
Balance de la
Economía Argentina
CAP�TULO 17: APLICACIÓN DE LAS TIC EN LA SALUD
CAPÍTULO 17: APLICACIÓN DE LAS TIC EN LA SALUD1
La sanidad es un sector "basado en el conocimiento" y por tanto es intensivo el uso de la información. El reto actual es aprovechar eficaz y eficientemente las posibilidades que las Tecnologías de la Información y Comunicación (TIC) ponen a disposición para contribuir a una mejora en la calidad de vida y bienestar de las personas.
17.1 Introducción
La promoción y la protección de la salud son esenciales para el bienestar humano y para un desarrollo socio-económico sostenido.
Hay muchas maneras de promover y preservar la salud. Algunas se encuentran más allá de los límites del sector sanitario. Las "circunstancias en las que las personas crecen, viven, trabajan y envejecen" influyen en gran medida en la manera en la que la gente vive y muere. La educación, la vivienda, la alimentación y el empleo, todos ellos, tienen un impacto sobre la salud.
Corregir las desigualdades en estos aspectos disminuirá las desigualdades que se producen en la sanidad2.
No obstante, el acceso oportuno a los servicios sanitarios también es crítico: una combinación de promoción, prevención, tratamiento y rehabilitación. Esto no se puede conseguir, excepto para una pequeña minoría de la población, sin un sistema de financiación sanitaria que funcione correctamente. Esto es lo que permite que los servicios existan y que las personas accedan cuando los necesitan.
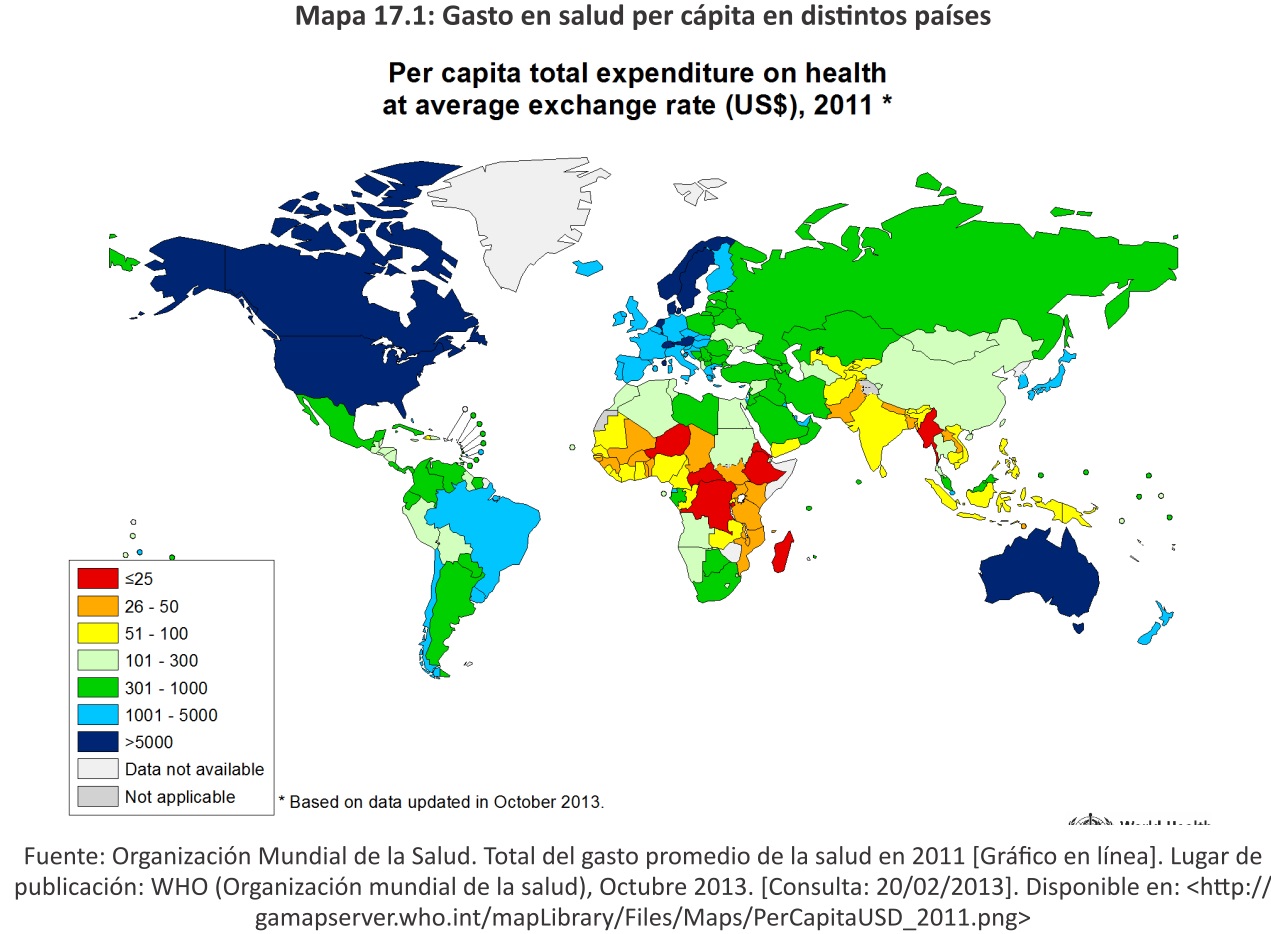
Según estadísticas publicadas por la Organización Mundial de la Salud (OMS), el gasto en salud per cápita podía representarse como se muestra en el Mapa 17.1.
1 Este capítulo es autoría de Cecilia Camillucci.
2 La financiación de los sistemas de salud. El camino hacia la cobertura universal. Resumen del Informe sobre la Salud en el Mundo 2010.
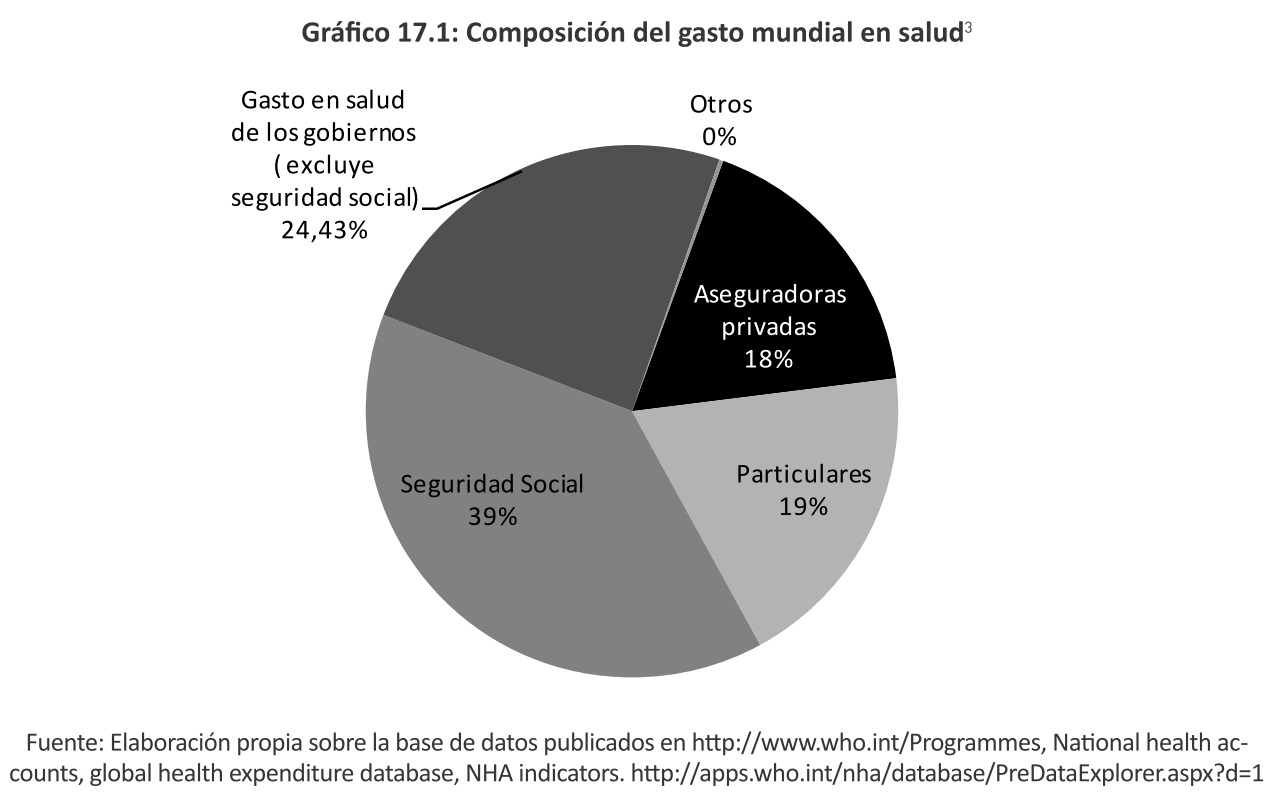
Y la distribución del mismo por financiador se muestra en el Gráfico 17.1.
El gasto en salud en relación al PBI viene incrementándose en los países desarrollados por la aparición de nuevas técnicas médicas y el envejecimiento de la población como se muestran en el Gráfico 17.2 y el Cuadro 17.1.
3 Gasto total mundial US$6,5 billones en 2011.
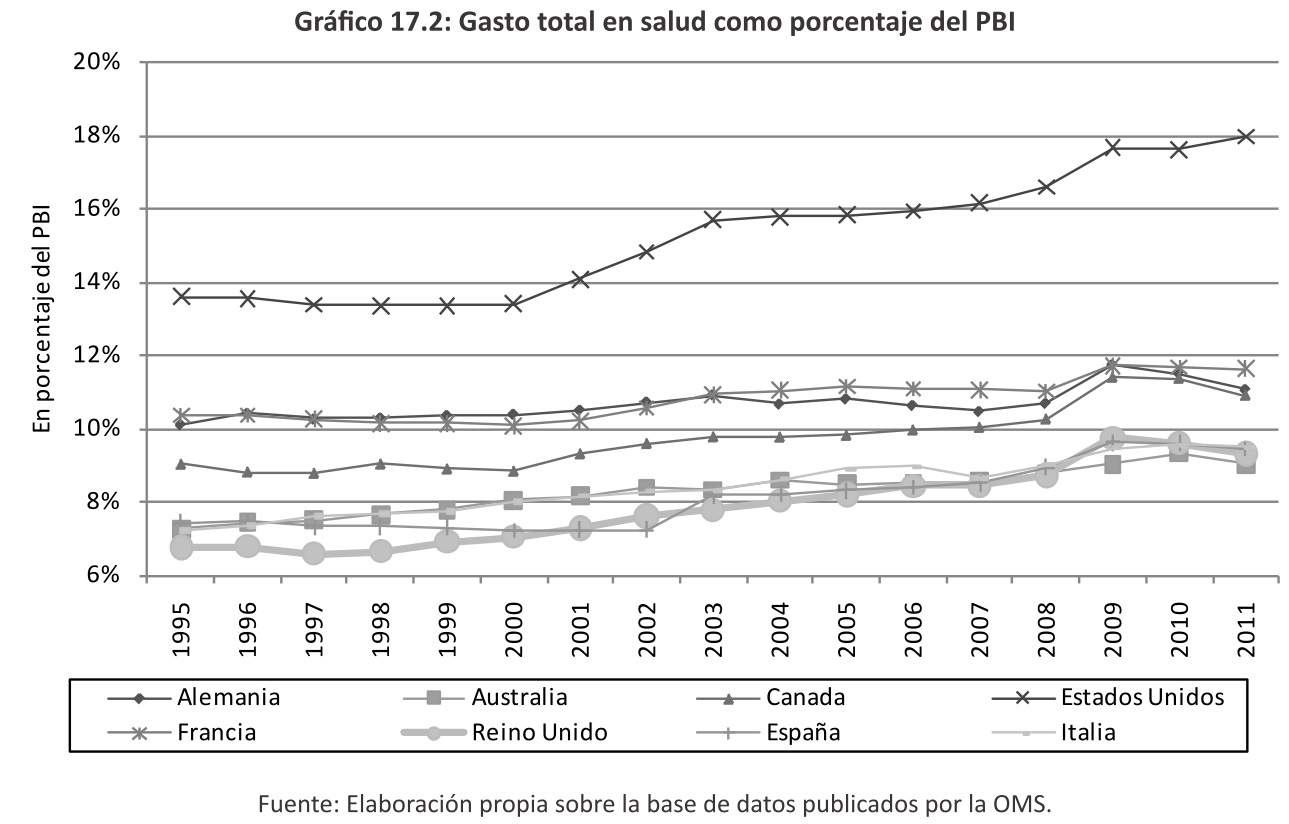
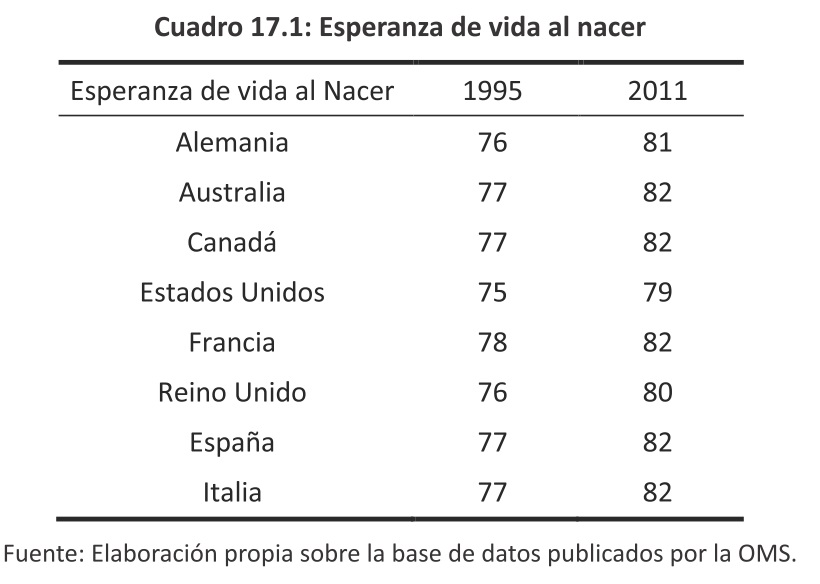
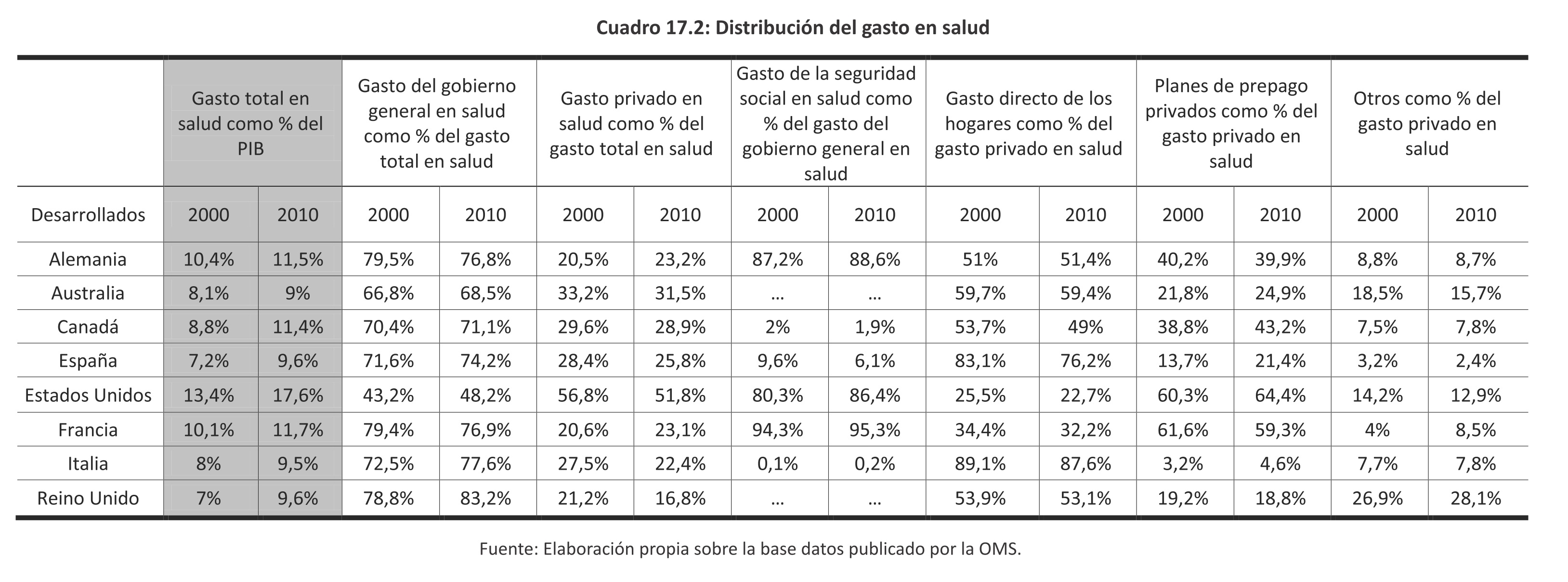
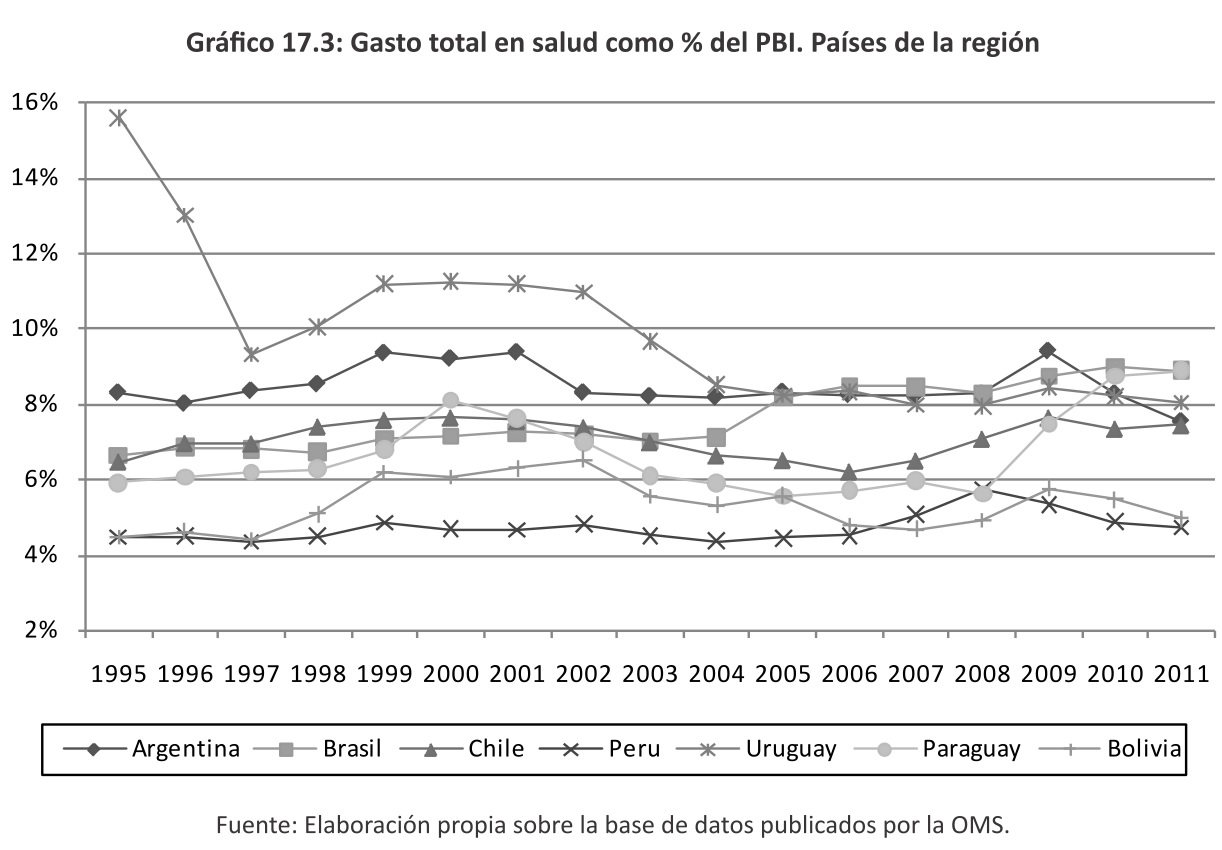
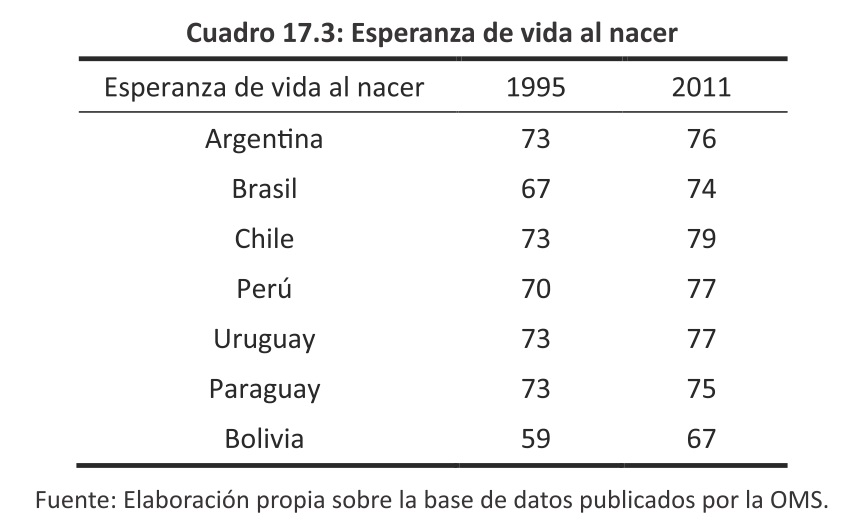
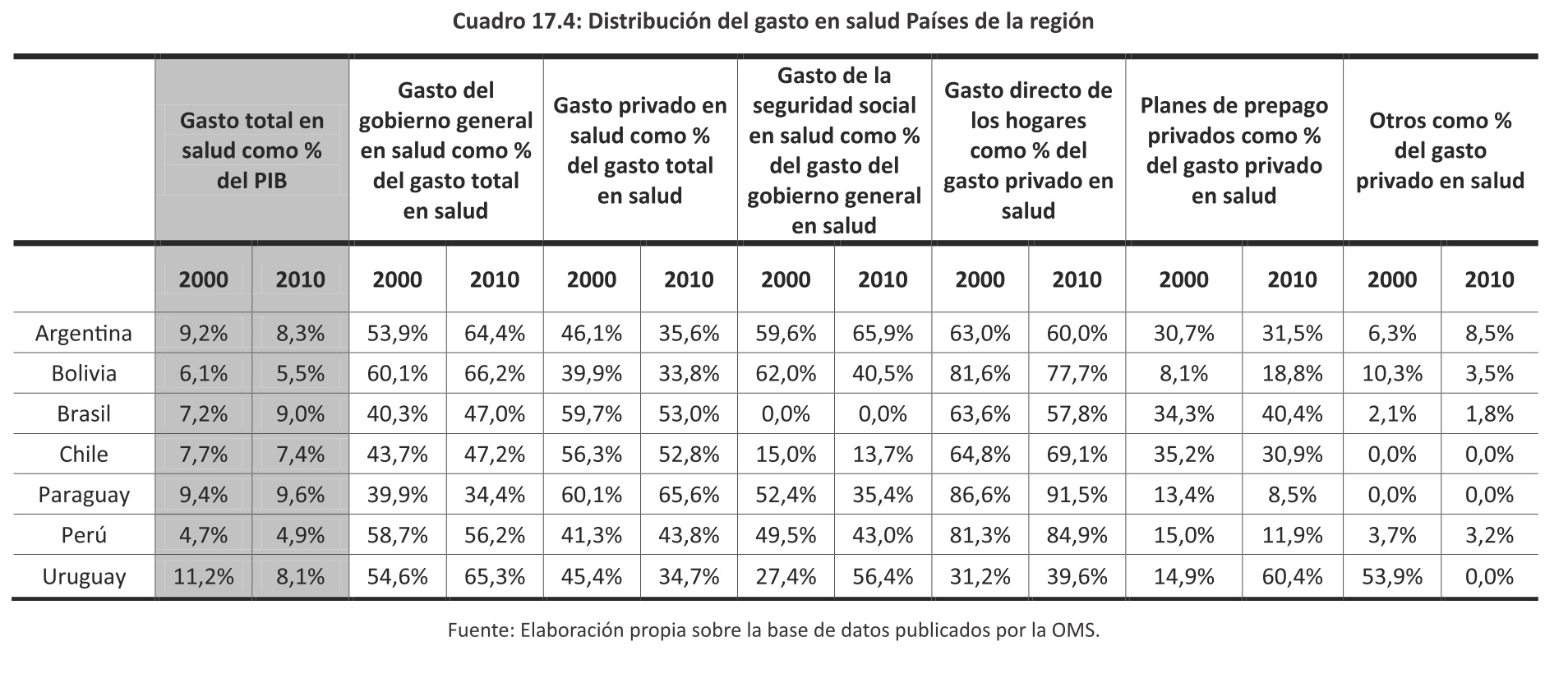
En cambio, los países en vía de desarrollo, específicamente en los de la región, el gasto en salud en función del PBI se ha mantenido o reducido, excepto Brasil, siendo el gasto público y el de la seguridad social el que ha incrementado su participación como se muestra a continuación
gobiernos de definir: a) la política sanitaria y cómo financiar el sistema sanitario; b) cómo proteger a las personas de las consecuencias financieras de la enfermedad y el pago de los servicios sanitarios y c) cómo pueden fomentar el uso óptimo de los recursos disponibles. Recaudar el dinero suficiente para la salud es imprescindible, pero contar con ese dinero no garantiza el acceso eficaz y eficiente a todos los individuos. Tampoco lo hará eliminar las barreras económicas para el acceso a los servicios a través de servicios prepagados o sistemas solidarios. Es requisito fundamental el asegurar que los recursos se usen de manera eficiente. El trabajar sobre estas líneas de acción posibilitará una mejora sensible en los niveles de cobertura universal de las personas.
Siempre se puede hacer más con los mismos recursos, pero en salud hay estudios que muestran que al menos se despilfarra entre el 20% y el 40% de los recursos. Este documento se centra en el uso de las tecnologías de la información como herramienta indispensable para facilitar el mejoramiento de la calidad y productividad en la prestación de los servicios de salud.
17.2 TIC para la Salud (HIT)
La sanidad es un sector "basado en el conocimiento" y por tanto es intensivo el uso de la información. El reto actual es aprovechar eficaz y eficientemente las posibilidades que las Tecnologías de la Información y Comunicación (TIC) ponen a disposición para contribuir a una mejora en la calidad de vida y bienestar de las personas.
Las TIC, como concepto general viene a referirse a la utilización de múltiples medios tecnológicos o informáticos para almacenar, procesar y difundir todo tipo de información, visual, digital o de otro tipo con diferentes finalidades. Esta es una forma de gestionar, organizar y sobre todo coordinar las diversas actividades laborales que a diario desempeñan millones de personas.
Las TIC son de uso integral en todas las áreas del cuidado de la salud, desde la administración de las organizaciones hasta la atención y promoción de la salud. Estas herramientas, denominadas Health Information Technology -HIT-, contribuyen a la construcción de soluciones a problemas prácticos, orientadas a proporcionar mejoras tangibles a los pacientes en la calidad y acceso a los servicios de salud. Esto facilita otorgar mayores niveles de cobertura, seguridad y calidad general de los servicios. Por otra parte, permiten focalizarse en los sectores más vulnerables y son instrumentos fundamentales para favorecer la desconcentración y descentralización territorial, con una excelente relación costo-beneficio en la atención y análisis del estado sanitario de la población4.
El uso de las HIT, también denominado Salud-e, está motivado por la necesidad de crear nuevas soluciones que mejoren la ciencia biomédica, la salud de la población y la calidad y seguridad de la atención que se proporciona a las personas cuando están enfermas. La ciencia subyacente que tiene una amplia aplicabilidad en todos los dominios generalmente se llama la informática biomédica. La informática médica es un término anterior, ya no se utiliza de forma rutinaria, es obsoleto por el crecimiento de la bioinformática. En vez de informática médica hoy se habla de bioinformática médica. Los métodos y técnicas desarrolladas por científicos informáticos biomédicos suelen ser relevante a través de cinco grandes áreas de aplicación, que los miembros de la American Medical Informatics Association destacan como:
- Bioinformática traslacional: es el desarrollo de métodos de almacenamiento, análisis e interpretación de grandes volúmenes de datos para transformar datos biomédicos y genómicos en conocimiento al servicio de la salud proactiva, predictiva, preventiva y participativa.
Implica llevar los descubrimientos e innovaciones del laboratorio a la clínica para mejorar tanto el diagnóstico como el tratamiento. La bioinformática traslacional desarrolla y aplica sistemas informáticos que conectan las entidades moleculares con las clínicas. El estudio del genoma en la clínica permite hablar de la "genética personalizada" o "medicina personalizada" en relación con el tratamiento ante una enfermedad de un paciente concreto.
4 ROJAS, David; CARNICERO, Javier. (2012). Resumen Ejecutivo. Manual de Salud Electrónica para Directivos de Servicios y Sistemas de Salud. IX Informe SEIS.
De esta manera se aplica un tratamiento terapéutico más idóneo y en la forma más adecuada para cada paciente concreto a la vista de su individualidad química y genética. Se apoya tanto en el conocimiento de la naturaleza molecular de las enfermedades, como en la individualidad química que posee cada paciente. El diagnóstico molecular permite una aplicación precisa de cada fármaco en cada paciente. El objeto no es otro que mejorar la eficacia para cada paciente y eliminar o disminuir los efectos secundarios de otras terapias más generalistas.
- Informática en Investigación Clínica: consiste en el uso de la informática en el descubrimiento y la gestión de nuevos conocimientos relacionados con la salud y la enfermedad. Incluye la gestión de información relacionada con los ensayos clínicos y también implica el uso de la informática relacionada con la investigación secundaria de los datos clínicos. La aplicación de la informática en la investigación clínica y la bioinformática translacional son los dominios primarios relacionados con las actividades de informática para apoyar la investigación traslacional.
- Informática Clínica: es la aplicación de la tecnología informática y de la información en los servicios de atención sanitaria, independientemente del grupo profesional de la salud que se trate (odontólogo, farmacéutico, médico, enfermera u otro profesional de la salud). La Informática Clínica tiene que ver con el uso de información en la atención de la salud por los profesionales de la salud.
La Informática Clínica incluye una amplia gama de temas que van desde el apoyo a la decisión clínica hasta las imágenes visuales (por ejemplo, radiológicas, patológicas, dermatológicas, oftalmológicas, etc.); el ingreso de datos clínicos y prescripciones de estudios y medicamento; y desde el diseño del sistema hasta la implementación y el abordaje de los problemas de adopción del mismo.
- Informática de la Salud del Consumidor: es el campo dedicado a la informática desde múltiples puntos de vista de los consumidores o pacientes. Estos incluyen la informática centrada en el paciente, la alfabetización de la salud y educación de los consumidores. La atención se centra en las estructuras de información y los procesos que permiten a los consumidores manejar su propia salud - por ejemplo, la alfabetización en información de salud, el lenguaje favorable a los consumidores, los registros personales de salud, y las estrategias y los recursos basados en Internet. El cambio en este punto de vista de la informática analiza las necesidades de información, estudios e implementación de métodos para hacer accesible la información a los consumidores, y los modelos que integran a los consumidores y sus preferencias en los sistemas de información sanitaria. La informática del consumidor se sitúa en la encrucijada de otras disciplinas, como la informática de enfermería, salud pública, promoción de la salud, educación sanitaria, la bibliotecología y ciencias de la comunicación.
- Informática de la Salud Pública: es la aplicación de la informática en las áreas de salud pública, incluida la vigilancia, la prevención, la estadística sanitaria y promoción de la salud. Informática de salud pública tiene que ver con los grupos de personas en lugar de individuos.
La salud pública es muy amplia y puede incluso tocar aspectos relacionados con el medio ambiente, el trabajo y condiciones de vida de cada región. Esta rama tiende a focalizarse más en aquellos aspectos de la salud pública que permitan el desarrollo y uso de sistemas de información interoperables para las funciones de salud pública, como la bio-vigilancia, gestión de brotes, informes de laboratorio electrónico y la prevención. AMIA5 y AHIMA6 conjuntamente consensuaron la breve definición de la informática biomédica: son los campos interdisciplinarios que estudian y persiguen el uso efectivo de datos biomédicos, la información y el conocimiento para la investigación científica, la resolución de problemas y la toma de decisiones, orientando sus esfuerzos en mejorar la salud humana.
5 American Medical Informatics Associattion.
6 American Health Information and Management Associattion.
La informática biomédica es la disciplina que estudia y aplica teorías, métodos y procesos para la generación, almacenamiento, recuperación, análisis y difusión de datos, información y conocimientos biomédicos a través del espectro que va desde la molécula a las poblaciones. Reconoce que las personas son los usuarios finales de la informática biomédica. Como se muestra en el siguiente diagrama, la investigación básica en la informática biomédica se asocia con los principales campos de aplicación y la práctica: a) los procesos moleculares y celulares: bioinformática, b) los tejidos y sistemas de órganos: la informática de imágenes, c) los individuos y pacientes: informática clínica, y d) la población y la sociedad: la informática de salud pública. Las dos últimas áreas son a menudo referidas juntas como "informática de la salud".
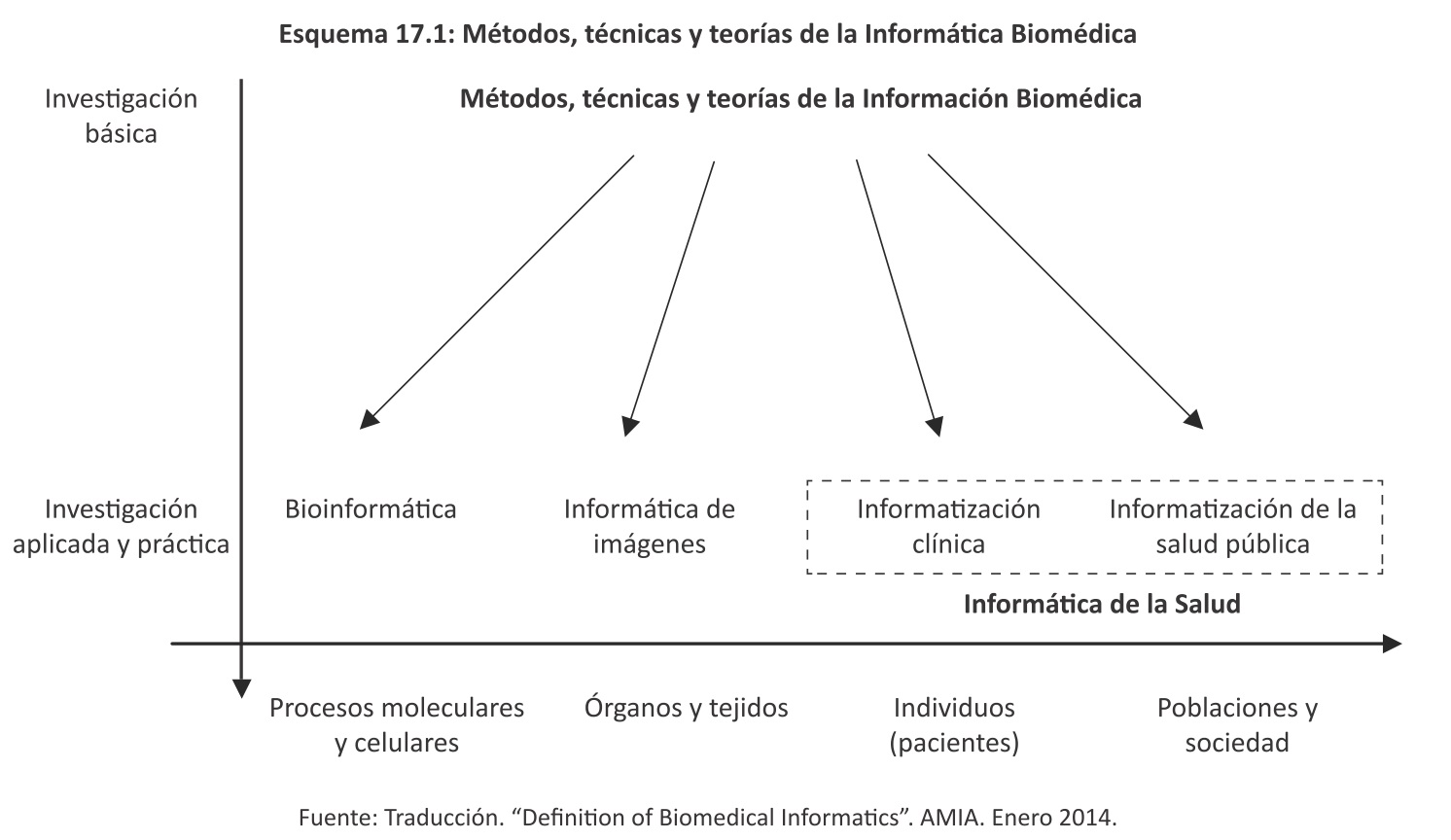
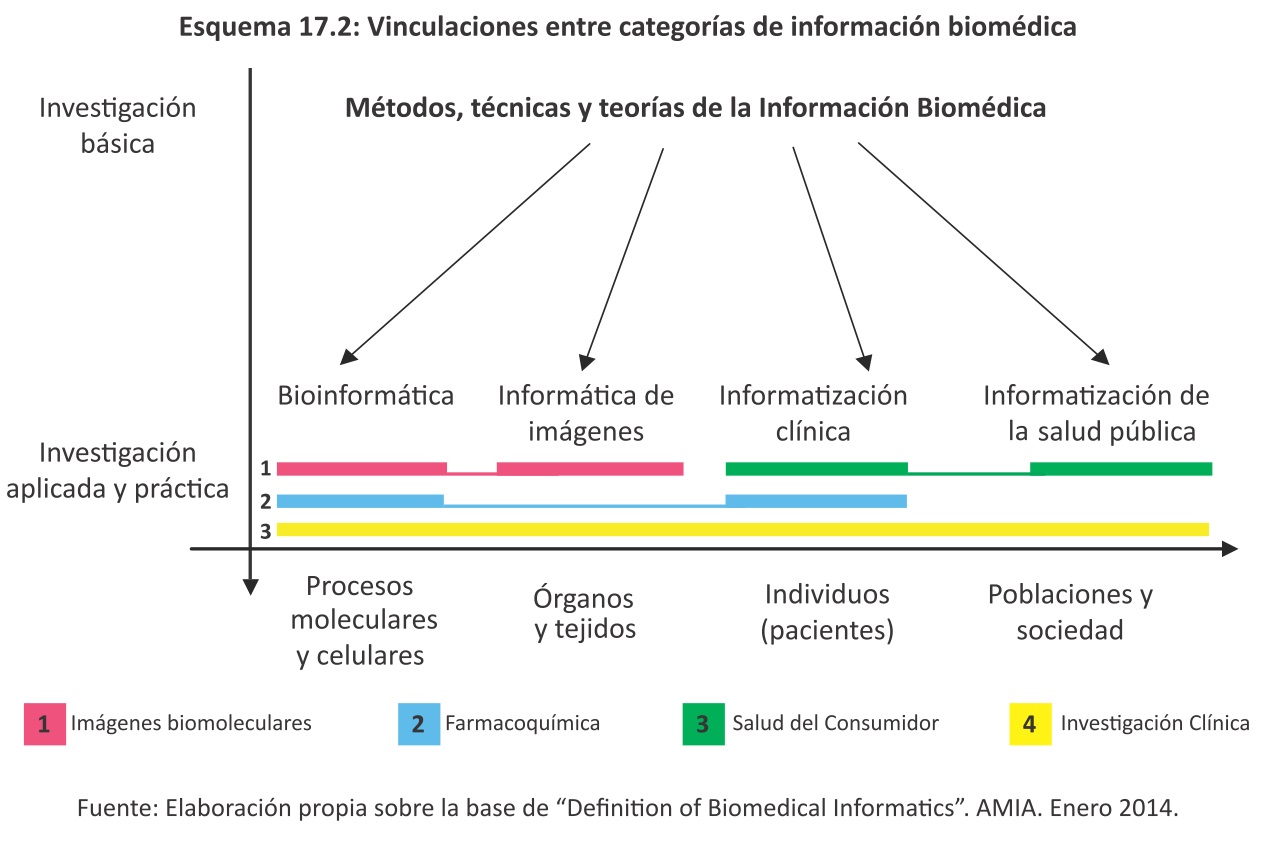
Otras áreas se encuentran contenidas dentro de las cuatro áreas de aplicación mencionadas (por ejemplo, la informática de enfermería dentro de la informática clínica) o se encuentran en las intersecciones entre dos o más de ellos (por ejemplo, imágenes biomoleculares está en la intersección de la bioinformática y la informática de imágenes; farmacogenómica en la intersección de la bioinformática y la informática clínica; la informática de la investigación clínica que abarca las cuatro categorías y la informática de la salud de los consumidores en la intersección de la informática clínica y la informática de la salud pública)7.
7 Biomedical Informatics Definition. AMIA. Consulta: enero 2014. Fuente: www.amia.org/about-amia/science-informatics
17.3 Las HIT como soporte en la mejora de los servicios asistenciales
Las TIC tienen un gran potencial para la mejora de la gestión de los servicios de salud. La conectividad de los hospitales y la informatización de las historias clínicas, reducen los costos y mejoran la calidad de la atención recibida por los usuarios. Asimismo, la telemedicina y la integración a redes regionales de medicina son claves para el avance en este campo.
La incorporación de las HIT permite mejorar la eficacia y eficiencia de los servicios de salud. Hoy los ciudadanos tienen expectativas cada vez mayores porque disponen de acceso a gran cantidad de información. El sistema sanitario hoy se encuentra con el gran desafío de la creciente demanda de atención de pacientes crónicos, causada por el envejecimiento de la población; y por otro lado, hay regiones donde es prioritario mejorar el acceso de los pacientes a una salud más oportuna y de mejor calidad, dificultada tanto por las desigualdades sociales como por la dispersión geográfica de los ciudadanos. Como ya se mencionó, es prioritario también, garantizar la sostenibilidad de los sistemas de salud cuyos costos asistenciales crecen muchas veces a mayor ritmo que el PBI por la aparición de nuevas técnicas médicas y el cambio en el perfil epidemiológico. Controlar los costos crecientes, optimizar procesos y reasignar recursos son retos permanentes de cualquier sistema sanitario, especialmente cuando aquello permite mejorar la cobertura/accesibilidad a las personas más vulnerables.
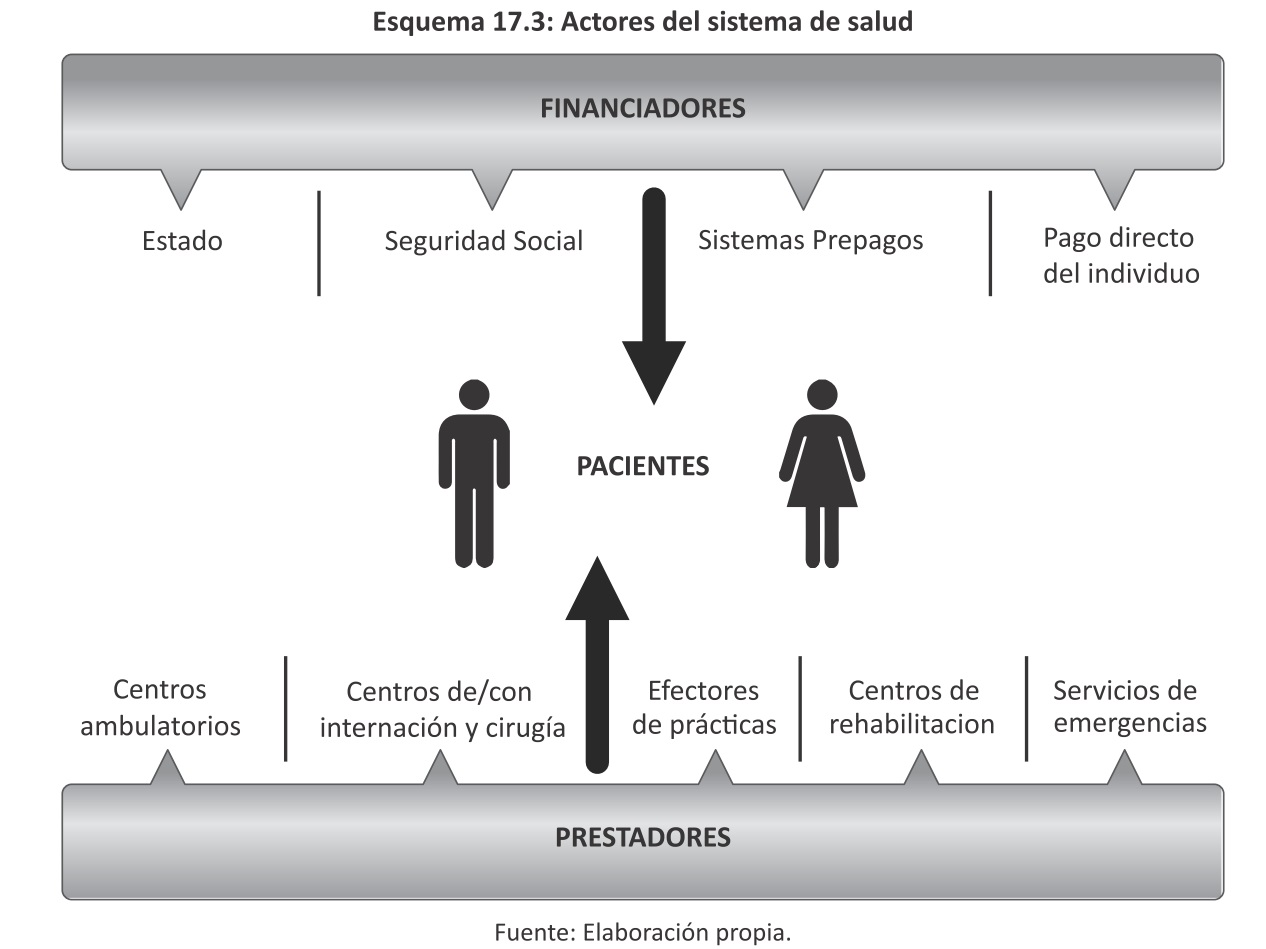
El sistema de salud está compuesto por los actores que se exponen en el Esquema 17.3.
Las HIT en la asistencia de la salud tienen multitud de implicaciones relacionadas con la prevención, diagnóstico, tratamiento y monitorización de pacientes, así como la planificación y control de gestión de los servicios y sistemas de salud. En este ámbito tienen cabida aplicaciones tan diversas como la historia clínica electrónica, la gestión de la farmacoterapia, los sistemas de gestión clínico-administrativa, la imagenología, los sistemas de información propios de cada especialidad, los distintos servicios de telemedicina, los sistemas de vigilancia de salud pública, o los programas de educación en salud. A estos servicios hay que añadir varias necesidades básicas, como la infraestructura tecnológica sobre la que deben funcionar, la interoperabilidad necesaria para permitir el intercambio de datos entre sistemas y las medidas de seguridad y protección de la información.8
El mercado de la salud es muy competitivo y dinámico, el paciente tiene la opción de elegir entre una gama de posibilidades, los costos aumentan continuamente a mayor ritmo que la inflación, los pacientes reclaman cada vez más por una mayor calidad de servicios y las organizaciones de salud son cada vez más complejas. En esta situación, el aumento de la productividad y la mejora de la calidad son factores vitales para garantizar la supervivencia de las organizaciones prestadoras y financiadoras del sistema de salud.
A continuación se describirán los aportes que las TIC proporcionan a la mejora de la productividad y la calidad en el proceso asistencial, analizando el proceso asistencial como unidad generadora de las "actividades base" de la cadena de valor del sistema de salud.
El proceso asistencial se lleva a cabo dentro de una organización prestadora de servicios de salud (centros ambulatorios, clínicas u hospitales, centros de prácticas, etc.). Estas organizaciones se valen de las HIT a través de los denominados Sistemas Hospitalarios de Información (HIS) o un subconjunto de componentes de un HIS en el caso de un centro ambulatorio o efector de prácticas. Un HIS es un sistema de información integrado diseñado para administrar las operaciones de un hospital considerando los aspectos: médicos, administrativos, financieros, legales, educativos y de investigación. Un HIS debe apoyar las actividades presentadas en el Esquema 17.4.
8 Carnicero J; Fernández A. (2012). Manual de Salud Electrónica para directivos de servicios y sistemas de salud. SEIS. España.
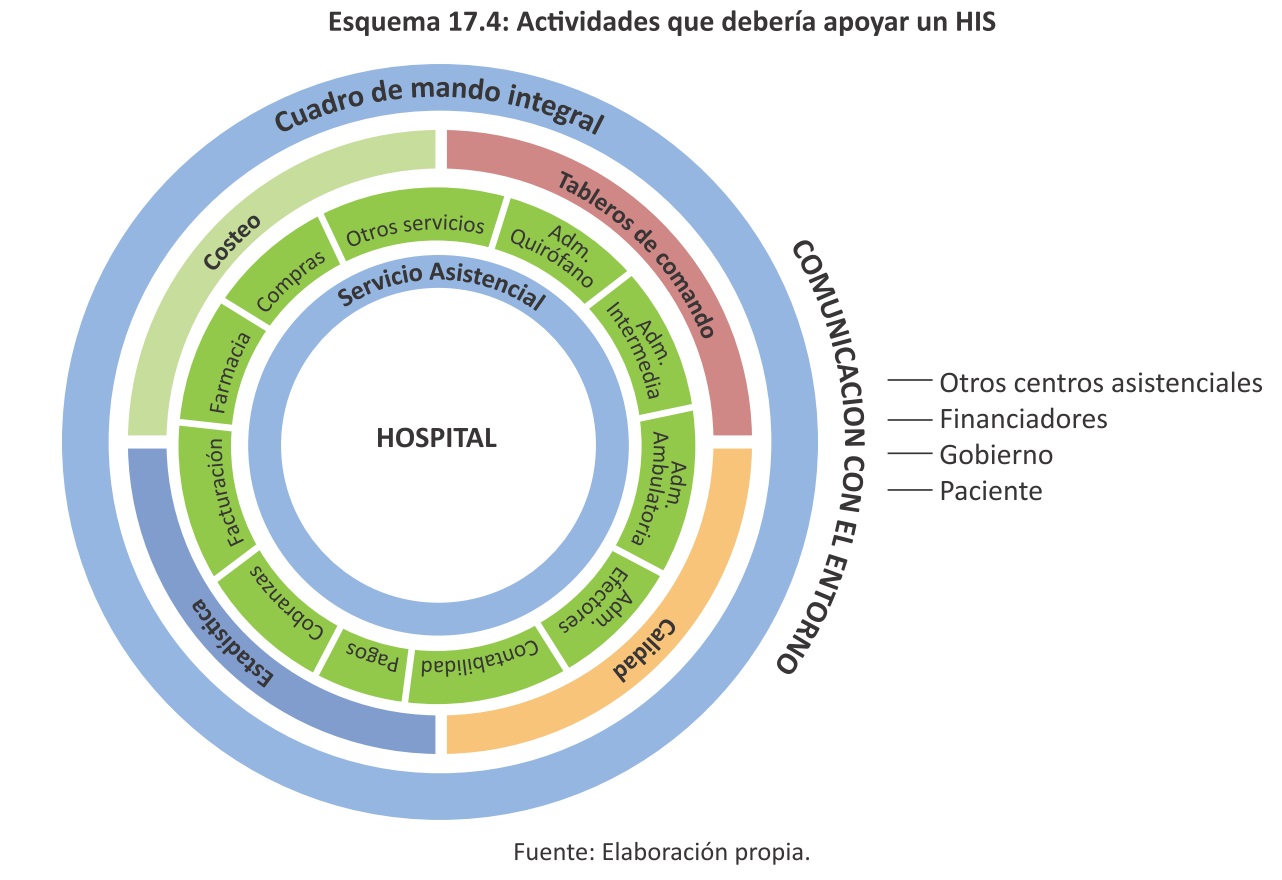
La diversidad de aplicaciones dentro de un HIS ha creado nuevos campos de especialización. A continuación, en el Esquema 17.5, se describen los subsistemas del HIS que presentan mayor diferencia con los de otras industrias.
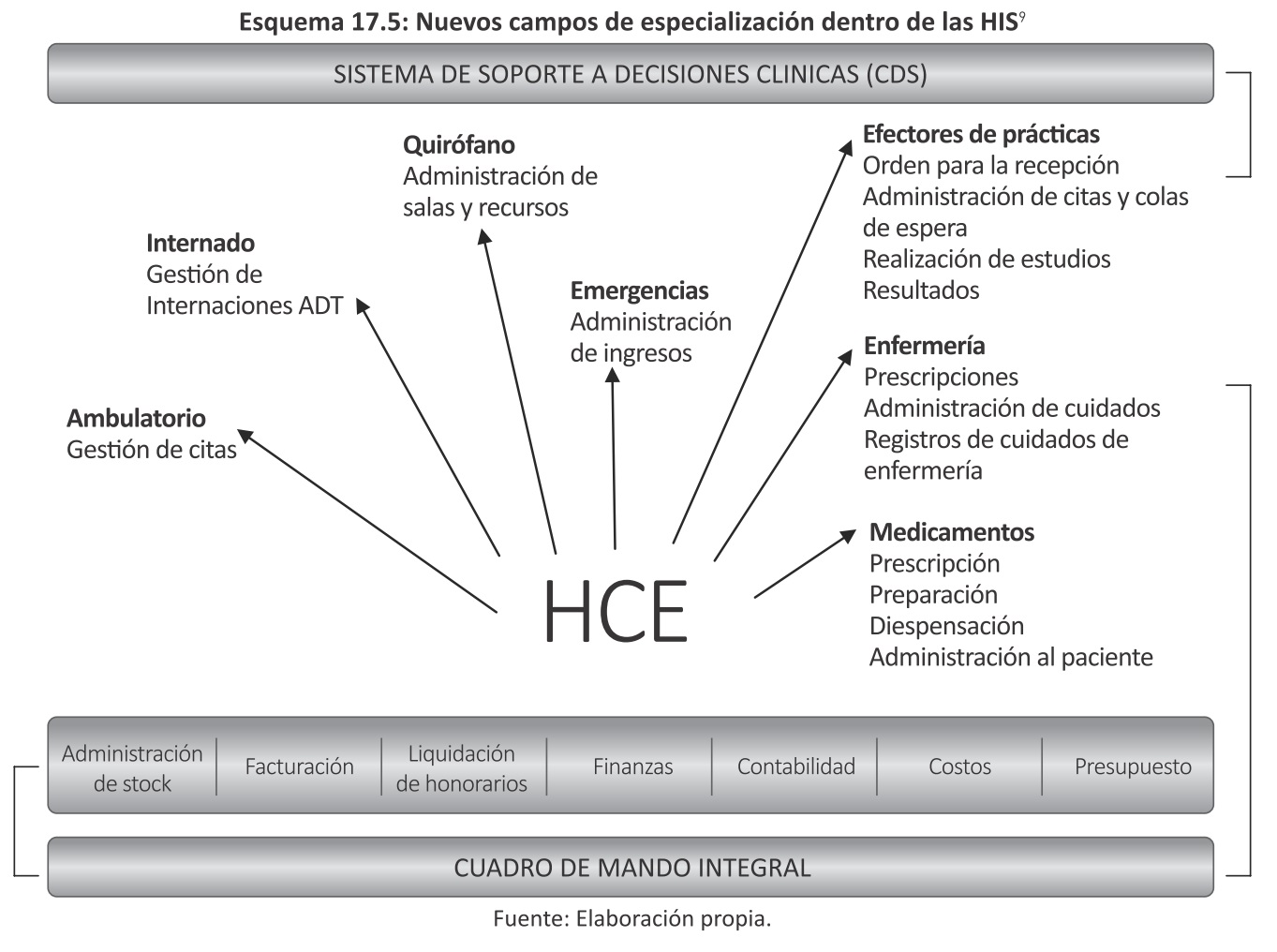
9 HCE hace referencia a Histórica Clínica Electrónica.
17.3.1 El proceso asistencial
El proceso asistencial visto desde los requerimientos del sistema de información requiere:
-La identificación única de pacientes y profesionales
-Definición de prestaciones identifican do característi cas de las mis mas (recur sos necesarios, condiciones especiales del paciente para realizarla, necesidad de cita previa, tiempo de validez de los resultados, etc.)
-Esquema de solicitud de prestaciones
-Configuración de las agendas de actividad
-Configuración de los procesos de trabajo y sus requerimientos
-Recepción/Admisión del paciente
-Realización de las prestaciones
El proceso se vale de los siguientes subsistemas, que operan entre sí de forma integrada:
-Registros médicos
-Prescripción de estudios y prácticas terapéuticas y visualización de resultados
-Prescripción de medicamentos
-Registros de enfermería
-Soporte a decisiones
-Vinculación con el entorno
Este conjunto de subsistemas se denomina Historia Clínica Electrónica. También necesita apoyarse en los subsistemas administrativos:
-Administración de agendas
-Administración de servicios efectores (laboratorio, imágenes, patología, etc.)
-Administración de quirófanos, internado y ambulatorios
-Administración de stocks
-Facturación
-Cobranzas
-Pagos
-Contabilidad
-RRHH
17.3.2 Historia Clínica Electrónica
Una historia clínica electrónica (HCE) o también denominada (Electronic Health Records - EHR-) es el registro o documentación de la historia médica de un paciente, sus exámenes y tratamientos. Se trata de un registro en formato digital que puede ser compartido por otros profesionales y también en diferentes contextos sanitarios. La HCE debe incluir toda la información necesaria para el cuidado de la salud del paciente, es decir, datos demográficos, lista de problema de salud e historial médico, medicamentos y alergias, estado de vacunación, resultados de pruebas de laboratorio, imágenes de radiología, signos vitales, edad y el peso, y demás información que resulte de interés para el cuidado de la salud del paciente.
La historia clínica está constituida por el conjunto de documentos, tanto escritos como gráficos, que hacen referencia a los episodios de salud y enfermedad de una persona, y a la actividad sanitaria que se genera con motivo de esos episodios. Es el registro unificado y personal, multimedia, en el que se archiva en soporte electrónico toda la información referente al paciente y a su atención. Es accesible, con las limitaciones apropiadas, en todos los casos en los que se precisa asistencia clínica (urgencias, atención primaria, especialidades, ingresos hospitalarios y demás)10.
10 Gérvas, J; Pérez Fernández M. La historia clínica electrónica en atención primeria. Fundamento clínico, teórico y práctico. SEMERGEN, 2000. 26(1):17-32.
Puede definirse como el repositorio que contiene toda la información relativa a la salud de un paciente. Por lo tanto, es un instrumento imprescindible para que el profesional de la salud pueda llevar a cabo su actividad y prestar al paciente la mejor atención posible en cada momento. De hecho, su utilidad es tal que trasciende los fines puramente asistenciales, pudiendo añadirse funciones de investigación, docencia, planificación y gestión, control de calidad, e incluso su carácter jurídico-legal.
Actualmente, en Argentina, la gran mayoría de las historias clínicas se almacenan empleando el papel como soporte de la información clínica con las consiguientes desventajas que ello implica en materia de consulta, tratamiento y registro de datos, tanto en las instituciones como entre ellas, o de seguridad y confidencialidad de la información.
La historia clínica electrónica es una herramienta invaluable al servicio de los profesionales de la salud. Sus ventajas son hoy indiscutidas y constituyen una gran ayuda a la tarea cotidiana de la atención de los pacientes.
La historia clínica electrónica supone incorporar las (TIC) en todo es espectro de la actividad sanitaria. Esto permite aplicar fácilmente el concepto de "historia clínica única" por paciente, es decir, todos los registros de salud del paciente están centralizados en un mismo lugar y no existen fichas o registros guardados en consultorios o espacios no accesibles a otros profesionales. La historia clínica única permite que los profesionales de salud puedan consultar registros y opiniones de otros profesionales y ver on-line la evolución de la salud del paciente en el tiempo en forma integral.
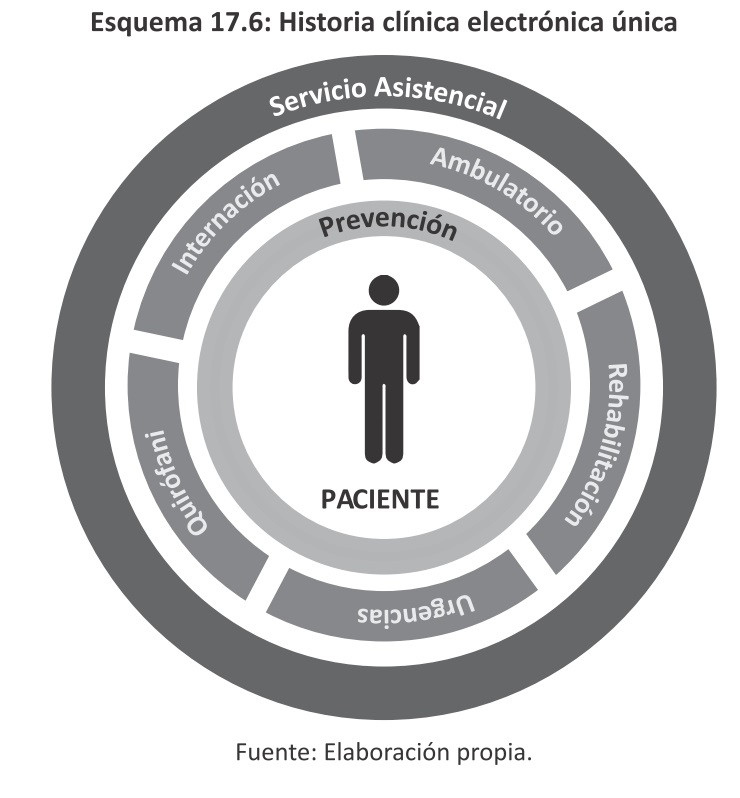
Implementar la Historia Clínica Electrónica implica contar con los siguientes beneficios inmediatos:
accesibilidad/disponibilidad de la información clínica en todo momento y, en la mayoría de los sistemas, en cualquier lugar;
- legibilidad de la información;
- seguimiento clínico del paciente en el tiempo de manera ágil;
- información centralizada, permitiendo acceder desde un mismo lugar a toda la información;
- se eliminan los errores provocados por las transcripciones;
- estandarización de la información según patrones internacionales de codificación e intercambio de datos. Esto posibilita que profesionales de distintos centros sanitarios, con diferentes aplicaciones, puedan compartir la información clínica de un paciente;
- facilita el análisis de grandes cantidades de información para investigación y educación;
- favorece la incorporación y seguimiento de protocolos de atención para ser utilizados por gran cantidad de profesionales;
- se ponen en marcha gran cantidad de controles, alertas y procesos de ayuda en la toma de decisiones en forma automática;
- facilita la comunicación interna y externa con otros profesionales y el paciente;
- facilita la auditoría médica por parte de financiadores;
- permite aprovechar las ventajas que las TIC proporcionan en la gestión y análisis de grandes cantidades de datos y en el ordenamiento de procesos.
Para el profesional de la salud, la primer gran novedad en el proceso de atención diario luego de implementar la HCE, es la disponibilidad inmediata y completa de la historia clínica única (toda la información del paciente está junta y disponible para todos los profesionales), evitando las demoras propias de la logística del reparto de documentos en papel, como así también la pérdida y deterioro de los mismos11.
El médico puede consultar en el acto, no sólo opiniones de los colegas que comparten la atención del paciente, sino también los resultados de estudios (laboratorios, imágenes, electrocardiogramas, etc.) y medicamentos prescriptos al paciente. Permite también solicitar estudios y prescribir medicamentos en forma adecuada (prescripción legible, con control de interacciones medicamentosa con otros fármacos prescriptos, estudios repetidos o necesarios por la situación de salud particular del paciente). El médico puede graficar la evolución de datos como el colesterol o el peso o la combinación por ejemplo, de las cifras de tensión arterial antes y después de que el paciente comience con un tratamiento farmacológico.
La HCE puede contener inteligencia médica para que, por ejemplo, antes de finalizar una consulta y de acuerdo a la condición del paciente (edad, sexo, estado de salud) el sistema verifique automáticamente y alerte sobre la conveniencia de realizar estudios adicionales, modificar prescripciones de medicamentos, solicitar vacunación, recomendar modificar hábitos de vida (dejar de fumar, realizar ejercicios, etc.). La incorporación de conocimiento médico ayuda a reducir riesgos:
- previniendo errores y eventos adversos: pudiendo acceder a toda la información del paciente, mejorando la comunicación interna (drogas, posologías, preparaciones previas a una intervención, etc.), accediendo fácilmente a información académica actualizada; facilitando cálculos, comprobando la congruencia de las indicaciones con el estado del paciente, realizando monitoreos automáticos;
- facilitando la intervención rápida ante eventos adversos;
- rastreando y proveyendo información sobre efectos adversos.
La HCE permite a equipos interesados en mantener o mejorar el estado de salud de un paciente o de una población, mantener una comunicación personalizada con ellos a través de lo que se mencionó como "salud del consumidor". A un paciente se lo puede citar a un control; se le puede recordar hacer ejercicios o tomar los medicamentos prescriptos; se pueden hacer seguimientos postquirúrgicos, etc. No sólo es necesario que existan los servicios de salud y acceder a ellos cuando se necesitan, sino también velar para que los pacientes adhieran al tratamiento recomendado.
11 Ellena, G. Ventajas de la Historia Clínica Electrónica. Documentos de Capacitación Interna. Hospital Privado Centro Médico de Córdoba. 2010.

Para que la implantación de la HCE sea eficaz deben cumplirse diversos requisitos: identificación unívoca de personas, adopción de modelos corporativos de representación de la información clínica, utilización de estándares para la interoperabilidad de sistemas, presentación adecuada de la información clínica, usabilidad de las aplicaciones informáticas (que todo el equipo del profesionales la utilicen), cumplimiento de la legalidad vigente, seguridad de la información y gestión adecuada del cambio, entre otros. En el Esquema 17.8 se muestran algunas razones por las cuáles se recomienda la implementación de una HCE.

La gestión de las enfermedades crónicas, los programas de prevención y la aplicabilidad de la HCE en la mejora de la calidad asistencial será tratada más abajo en apartado separado por su importancia en la actualidad.
17.3.3 Gestión integral de solicitudes diagnósticas
La realización de procedimientos, diagnósticos, ya sean pruebas o consultas a especialistas clínicos, es uno de los pilares fundamentales de la asistencia médica, ya que permite conocer el estado de salud del paciente y tomar las medidas oportunas para su restablecimiento o preservación.
Debido a la cantidad de profesionales y actuaciones que implica la solicitud, realización y comunicación de resultados de cada uno de estos procedimientos, se trata de un proceso bastante complejo desde el punto de vista organizativo. Además, hay que tener en cuenta la coordinación y control de varias condiciones y restricciones, como:
- gestión de cita previa, con los requerimientos de preparación propios del estudio;
- detección de incompatibilidades entre una prueba y otros procedimientos de diagnósticos o terapéuticos;
- comprobación de que no se realizan pruebas redundantes, evitando someter al paciente a más procedimientos de los estrictamente necesarios;
- información al paciente, explicándole el método y finalidad de las pruebas, facilitándole las instrucciones que debe seguir para su preparación;
- coordinación de los trámites administrativos necesarios.
El sistema informático utilizado para confeccionar las prescripciones se denomina CPOE (Computerized Provider Order Entry).
Los beneficios de implementar este tipo de sistemas pueden resumirse en:
- necesidad de establecer procesos uniformes en toda la institución;
- posibilidad de centralizar el otorgamientos de turnos/citas para los estudios ya sea vía telefónica y/o web;
- procesos administrativos fáciles, controlables automáticamente, escalables;
- facilita la comunicación con el paciente;
- algoritmos de soporte a las decisiones disponibles fácilmente;
- actualización académica disponible y al alcance de todos los profesionales.
17.3.4 Sistemas de información del laboratorio clínico (LIS)
El sistema de información del laboratorio (LIS) es un conjunto de hardware y software que da soporte a la actividad de un laboratorio clínico.
El LIS comenzó registrando solicitudes médicas e informando resultados. Con la aparición de equipos robóticos y autoanalizadores y los avances de las TIC, se han automatizado gran parte de las tareas de un laboratorio y se ha producido un importante aumento de la capacidad productiva.
El LIS está presente actualmente en todas las tareas del laboratorio. El LIS registra la: información del paciente, orden médica o prescripción, muestra, prueba y resultados, garantizando en todo momento la confidencialidad de estos datos y la trazabilidad de todo el proceso.
El proceso consta de las siguientes etapas:
- Fase preanalítica: recepción de la prescripción, administración de la cita previa y/o de las colas de espera, obtención de muestras, entrada de datos, recepción y distribución de muestras y distribución del trabajo.
- Fase analítica: conexión con los analizadores, control de calidad, entrada de resultados y validación técnica.
- Fase postanalítica: revisión y validación clínica, edición y distribución de informes y archivos de muestras.
El proceso ambulatorio en un laboratorio puede detallarse como se muestran en el Esquema 17.9.
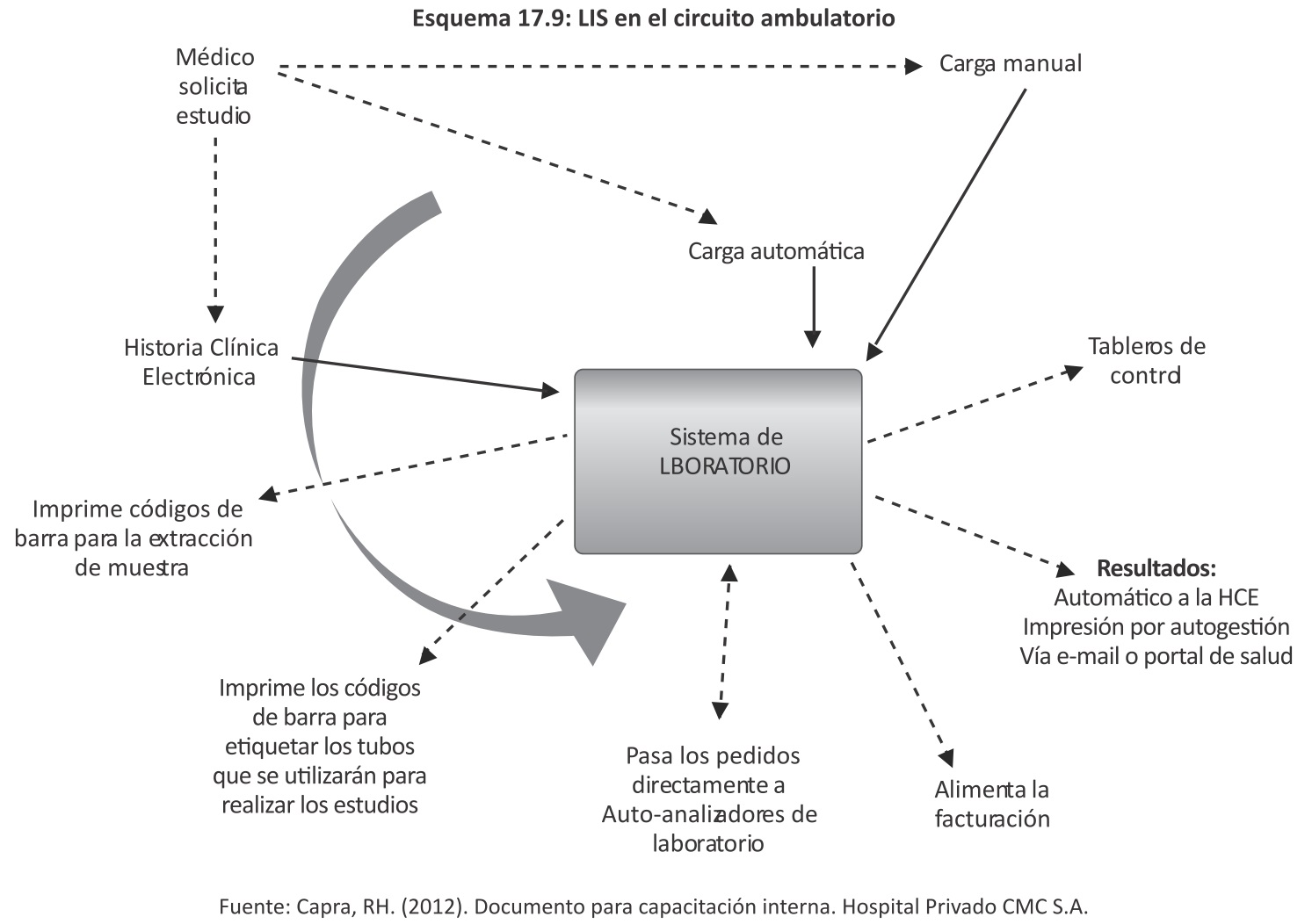
En la internación se introducen algunas variaciones al circuito, especialmente en:
- la prescripción llega automáticamente;
- el ordenamiento de la tarea de recolección de muestras varía, ya que el técnico debe dirigirse a cada sitio de internación/quirófano;
- se requieren tableros de comando on-line debido a la criticidad de los tiempos en obtener los resultados.
Los beneficios obtenidos de la implementación de un LIS pueden resumirse en:
- aumento de productividad,
- mejora la seguridad del paciente,
- aumenta la eficiencia en los procesos,
- mejora la comunicación con el paciente,
- mejora la comunicación con los profesionales,
- disminuyen los tiempos de espera para visualizar los resultados,
- mejora la calidad de atención,
- resultados disponibles on-line para consultarlos en cualquier sitio.
17.3.5 Patología digital y telepatología
Los sistemas de información de anatomía patológica (SIAP) son fundamentales para el desempeño de la actividad de estos servicios. Sus funcionalidades principales son las siguientes:
- Identificación y gestión de pacientes
- Registro y gestión de muestras
- Elaboración y circuitos de informes
- Codificación y archivos de muestras
- Estudio macroscópico
- Gestión de imagen
- Estudio microscópico
- Gestión de técnicas especiales
- Planificación y control de flujo de trabajo
- Control de calidad
- Explotación de la información
Estas funcionalidades engloban los tres aspectos fundamentales del trabajo realizado en los servicios de anatomía patológica: la gestión de informes, la gestión de imágenes y el control de las técnicas de laboratorio. Además, garantizan la trazabilidad de los procesos, facilitan la explotación de la información y el control de calidad y permiten también realizar actividades de telepatología.
17.3.6 Telemedicina
La Telemedicina puede definirse como la prestación de servicios médicos a distancia empleado las HIT para su realización y produciendo el intercambio de información médica desde un punto o sitio hacia otro.
La aplicación de la Telemedicina puede practicarse como:
- Telediagnosis
- Teleconsulta
- Monitoreo remoto
- Segundas opiniones
- e-learning
Puede emplearse en casi cualquier disciplina médica: cardiología, encefalografía, neurofisiología, pediatría, dermatología, patología, oncología, radiología, oftalmología, psiquiatría, cuidados especiales en internación, trauma, emergencias, cirugía, rehabilitación, asistencia a domicilio y otros. Los beneficios esperados de la aplicación de Telemedicina son:
- Mayor accesibilidad a los servicios sanitarios
- Reducción de traslados de los pacientes
- Reducción de los tiempos de espera
- Optimización de los sistemas de atención primaria
- Mayor facilidad en el manejo precoz de pacientes críticos
- Mejora la calidad de la salud de quien la utiliza
17.3.7 Gestión de la imagen médica digital
La imagen médica es una de las herramientas diagnósticas de uso más frecuente en los servicios de salud. Para la gestión de las imágenes se utilizan dos sistemas:
- El RIS (Radiology Information System, o sistema de información de radiología), que gestiona toda la actividad del servicio: citación y admisión de pacientes, práctica de exploraciones, informado, facturación y explotación de datos.
- El PACS (Picture Archiving and Communication System, o sistemas de archivado y comunicación de imagen), que almacena los archivos de las imágenes resultantes de las exploraciones.
Los beneficios de los sistemas RIS y PACS van desde la optimización de algunas tareas, motivada por la eliminación de la placa radiológica, hasta la aparición de nuevas prestaciones en el manejo de la imagen médica, como la visualización multidimensional (3D o video) o la posibilidad de realizar telerradiología. Se produce también una reducción de costes al eliminarse el gasto en material, espacio físico de almacenamiento y personal encargado del archivo y traslado de placas.
Al igual que para la historia clínica en papel, el archivado de placas y la logística de distribución de las mismas son actividades innecesarias con la implementación de estos sistemas.
Aunque se tiende a asociar su implantación a los servicios de radiología, el alcance del PACS puede extenderse a cualquier servicio que emplee la imagen como herramienta de trabajo, y de hecho se están empezando a almacenar imágenes procedentes de equipos como electrocardiógrafos, endoscopios y otros.
Telerradiología
La combinación de los sistemas de imagen médica digital con la telemedicina da como resultado una de las aplicaciones más potentes (y posiblemente la más importante) de esta última: la telerradiología, que permite la transmisión electrónica de imágenes radiológicas de un lugar a otro. Entre sus beneficios destacan los siguientes:
- Mayor accesibilidad a la asistencia de salud, dotando de cobertura a centros que por su volumen o naturaleza no disponen de radiólogos o no cubren la banda horaria de atención del centro.
- Disminución de los tiempos de demora.
- Posibilidad de prestar servicio las 24 horas mediante la realización de teleguardias desde centros especializados o incluso desde los propios domicilios de los radiólogos.
- Reducción de costes de desplazamiento y estancia de los pacientes.
- Incremento de la calidad de la educación médica.
17.3.8 Farmacoterapia
La prescripción y administración de medicamentos al paciente es una tarea habitual en el proceso asistencial. En el ámbito ambulatorio el proceso consta de: a) prescripción y b) dispensación. En el ámbito del internado en cambio, el proceso requiere de las siguientes actividades: a) prescripción, b) preparación de la medicación, c) dispensación y d) administración. Los sistemas informáticos específicos utilizadas en farmacoterapia son: CPOE, BMD y e-MAR como se describe a continuación:

El proceso en el internado requiere de la "preparación de la medicación" instancia en la cual se prepara la medicación específica para cada paciente. Esto último requiere crear dosis unitarias (por ejemplo: separar pastillas y realizar un emblistado individual) etiquetando cada una a través de sistemas de códigos de barra. La administración de la medicación por parte de la enfermera se debe realizar con los controles de seguridad recomendados, por ejemplo: controlando la prescripción con las etiquetas de los medicamentos y la pulsera del paciente.
17.3.9 Prevención
"La prevención tiene como objetivo la identificación de aquellos factores que permitan promover la salud y la puesta en marcha de diferentes intervenciones, de cara a mantener saludables a las personas" (Guiofantes S, 1996, Pág. 31)
Prevención en el campo de la salud implica una concepción científica de trabajo, no es sólo un modo de hacer, es un modo de pensar, de organizar y de actuar.
En la Primera Conferencia Internacional de Promoción de Salud, realizada en Ottawa en 1986 con el patrocinio de la OMS se señala que es necesario facilitar el proceso según el cual se puede movilizar "a la gente para aumentar su control sobre la salud y mejorarla�para alcanzar un estado adecuado de bienestar físico, mental y social� ser capaz de identificar y realizar sus aspiraciones, de satisfacer sus necesidades y de cambiar o adaptarse al medio ambiente". Para lograr verdaderamente esto es imprescindible comprender que el desarrollo de la Salud no se puede reducir a la lucha contra la enfermedad, a las prácticas clínicas tradicionales.
El nivel de salud de las personas es el máximo indicador de eficiencia de un sistema de salud cualquiera.
Los avances en el cuidado de pacientes con enfermedades agudas como el infarto de miocardio o los accidentes cerebro vasculares han modificado ampliamente el escenario de la salud, donde el envejecimiento progresivo de la población y con ello el incremento de la incidencia de patologías crónicas y sus complicaciones como las mencionadas, es sin lugar a dudas uno de los desafíos más importantes para la medicina moderna de los próximos años.
En el pasado el 90% de las personas fallecía por enfermedades agudas como neumonía o diarrea, lo que ha desaparecido con el avance de la medicina de las últimas décadas. En la actualidad más del 40% de las personas son enfermos crónicos y se espera que en el 2015 el 85% de las personas fallezcan luego de padecer una enfermedad crónica.
Con el aumento de las Enfermedades Crónicas, aumenta también el riesgo de Casos Catástrofe, que eleva el gasto de salud a cifras siderales.
En la actualidad, las enfermedades cardiovasculares, cáncer y los accidentes son las más frecuentes, con más del 70% del total de muertes anuales. Los condicionantes de tales cambios son múltiples, pero un indudable factor es el envejecimiento poblacional y el incremento en la prevalencia de estados precursores (por ejemplo: síndrome metabólico) secundarios a los cambios de conducta de la sociedad moderna globalizada (sedentarismo, dieta, etc.) que incrementan el riesgo de complicaciones cardiovasculares y metabólicas, y eventualmente muerte o discapacidad.
Las enfermedades crónicas afectan a un 44% de la población y consumen el 78% de los recursos destinados a salud12.
12 García F; Sarría A. (2005). Revisión de intervenciones con nuevas tecnologías en el control de las enfermedades crónicas. Madrid: AETS-ISCIII.
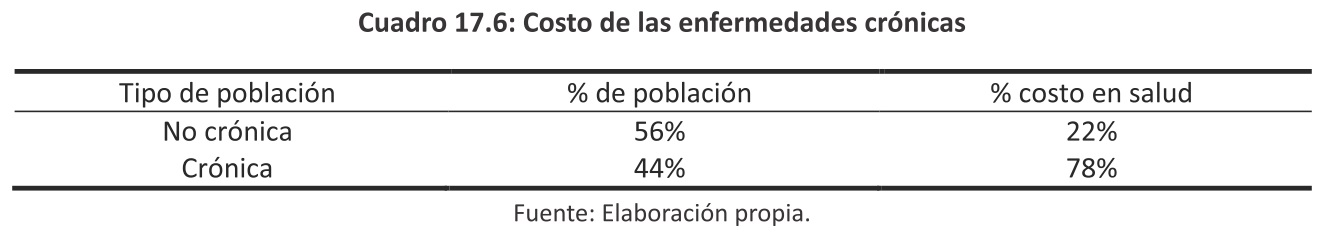
Estas patologías están afectando a un porcentaje creciente de la franja de edad de 39 a 50 años.
Existen numerosas intervenciones médicas destinadas a la prevención y tratamiento de las mismas, con avalada evidencia de su eficacia, que permiten modificar en forma sustancial la historia natural de dichas enfermedades y de sus complicaciones. De esta manera se permite reducir el costo económico directo asociado a las onerosas intervenciones modernas para el tratamiento de éstas y de su costo social, y disminuir, no sólo los eventos cardiovasculares y muerte a corto y mediano plazo, sino evitar consecuencias mayores a largo plazo como diálisis o trasplantes y las cargas sociales que éstos implican.
Siendo estas intervenciones hoy una realidad y teniendo elementos disponibles, es menester preguntarse por qué los sistemas de salud no logran acotar esta descontrolada epidemia de enfermedad y gastos. La principal razón de ello obedece al diseño de los sistemas actuales de salud, que fueron organizados para tratar enfermedades agudas, pero son inoperantes en las actuales circunstancias para tratar pacientes con enfermedades que requieren de estrategias y tecnología diseñadas para nuevos objetivos: mantener el control de enfermedades asintomáticas a lo largo de la vida del paciente. En este contexto el actual diseño sólo trata a los episodios de complicaciones agudas con alto costo y magros resultados.
El tratamiento de las enfermedades crónicas, y la gestión médica de pacientes con estas enfermedades, impone un cambio de filosofía destinado a enfrentar el problema de base y no sus complicaciones esporádicas sintomáticas. Las TIC nos permiten hacer realidad este proceso mediante el desarrollo de un sistema integral que identifique correctamente a los pacientes y a sus problemas de salud, estratifique los riesgos que los mismos acarrean, fije metas de tratamiento basadas en la mejor evidencia disponible y verifique su cumplimiento con frecuencias predeterminadas en forma proactiva.
Intervenir tempranamente, en forma intensiva y mantener los niveles de control en el tiempo, constituyen los pilares del funcionamiento de los programas de prevención y gestión de pacientes con enfermedades crónicas; y consecuentemente, la base del éxito de los sistemas de salud a largo plazo.
En el actual modelo de atención de la salud es difícil encontrar programas de monitoreo continuo, lo que hace que el cuidado del paciente se genere a partir de complicaciones de las enfermedades.

Con sistema de monitoreo continuo: las intervenciones hacen que algunas enfermedades se detecten precozmente y las ya conocidas no desarrollen sus complicaciones o lo haga en forma tardía y menos discapacitante.
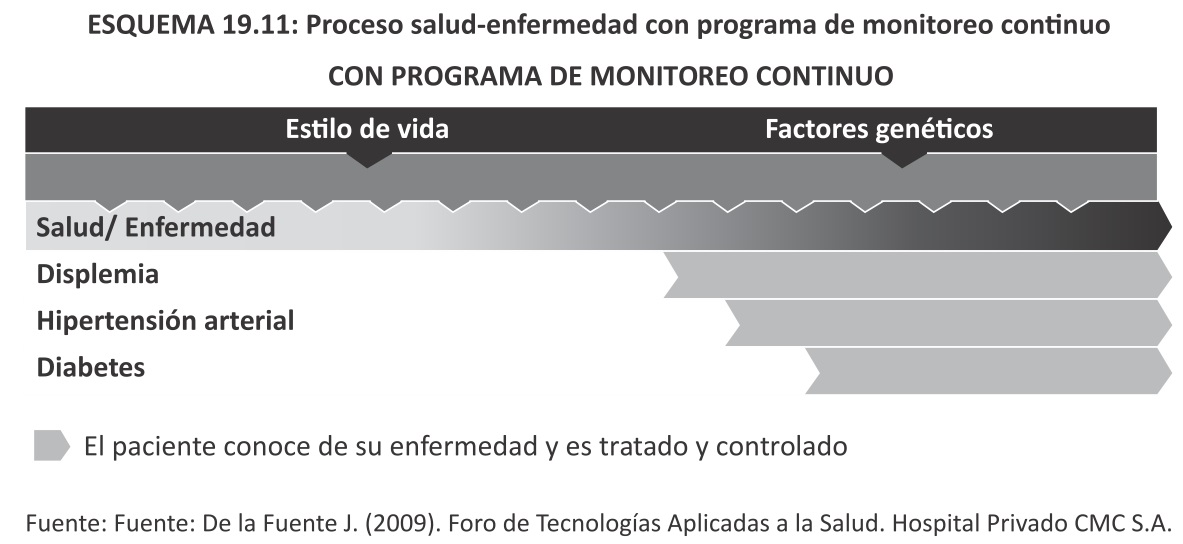
Las acciones preventivas pueden ser de tres tipos, a saber:
- Prevención Primaria
- Prevención Secundaria
- Prevención Terciaria
La Prevención Primaria es la que interviene evitando la aparición de enfermedades a través de acciones de promoción y protección. En este grupo están incluidas las actividades de educación, vacunación, provisión de agua potable y condiciones de infraestructura para evitar enfermedades infecto contagiosas, entre otras.
La Prevención Secundaria contempla las acciones que apuntan a la detección precoz de enfermedades, con el fin de modificar la historia natural de las mismas. En este grupo están los programas de "Screening" de costo efectividad demostrada como detección de cáncer de mama, cáncer de cuello de útero y cáncer de colon.
La Prevención Terciaria incluye las medidas que evitan las complicaciones de las enfermedades de curso crónico ya conocidas, para modificar el impacto de ellas en la morbi / mortalidad de los pacientes a lo largo del tiempo. En este grupo están las acciones a desarrollar en pacientes con enfermedades cardiovasculares, diabetes y neoplasias.
La gestión integral del cuidado de la salud del paciente requiere: la promoción de la salud (prevención primaria), el control sistemático de marcadores de enfermedad para su detección precoz (prevención secundaria) y una vez detectada la misma el seguimiento de los pacientes utilizando un sistema que genera recomendaciones personalizadas para la optimización de las intervenciones médicas, contando con herramientas de apoyo (las TIC) para el control longitudinal del paciente asegurando su permanencia en el programa (prevención terciaria).
Esto permite maximizar la salud del paciente a lo largo de su vida con acciones de prevención en los distintos niveles, adaptando la intervención a cada persona en particular.
Todas las etapas descriptas de un programa de gestión integral de cuidado exigen el contacto directo con cada uno de las personas a través de acciones proactivas de comunicación programada de acuerdo a cada necesidad. Para tal fin, la HCE y las herramientas de apoyo para las actividades de comunicación (portales de salud, mensajería telefónica) y citación del paciente son indispensables. Estas herramientas deben perseguir estos objetivos: a) evitar que el paciente pierda contacto con su médico (o sistema de salud) y así se diluya el efecto de las intervenciones; b) de acuerdo a los objetivos de diagnóstico y tratamiento, controlar su cumplimiento.
Deben permitir el monitoreo continuo del paciente, fundado en protocolos de intervención basados en la evidencia.
El desafío es cambiar el paradigma dado por el concepto ESTATICO del sujeto receptor de la acción de salud "paciente" que espera el evento agudo para acudir a su médico tratante. Se pretende darle a la persona una participación activa en la promoción y el cuidado de su salud, procurando así el desarrollo de sus habilidades para la toma de decisiones que permitan llevar una vida saludable en forma sostenida, fomentando su participación responsable en el cuidado de la salud. Es necesario contar también con herramientas comunicacionales flexibles para que en sí no sean una barrera para el paciente (foros, portales de salud, redes sociales, teléfono, mails). Los portales de salud personalizados; canales de televisión interactivos entre otros, son ejemplos de canales comunicacionales utilizados en los programas de prevención integrales.
17.3.10 Intercambio de información clínica
La evolución de las TIC permiten que la HCE de un paciente pueda ser consultada desde cualquier sitio por personal autorizado. Esto requiere contar con una HCE "interoperable" con otros sistemas, es decir, que contenga estándares internacionales de codificación y comunicación de información clínica para eliminar las barreras idiomáticas, de sistemas de medición, diferencias en los nombres comerciales de medicamentos, protocolos de comunicación de resultados de estudios diferentes según la marca de equipo que efectúa la práctica, etc.
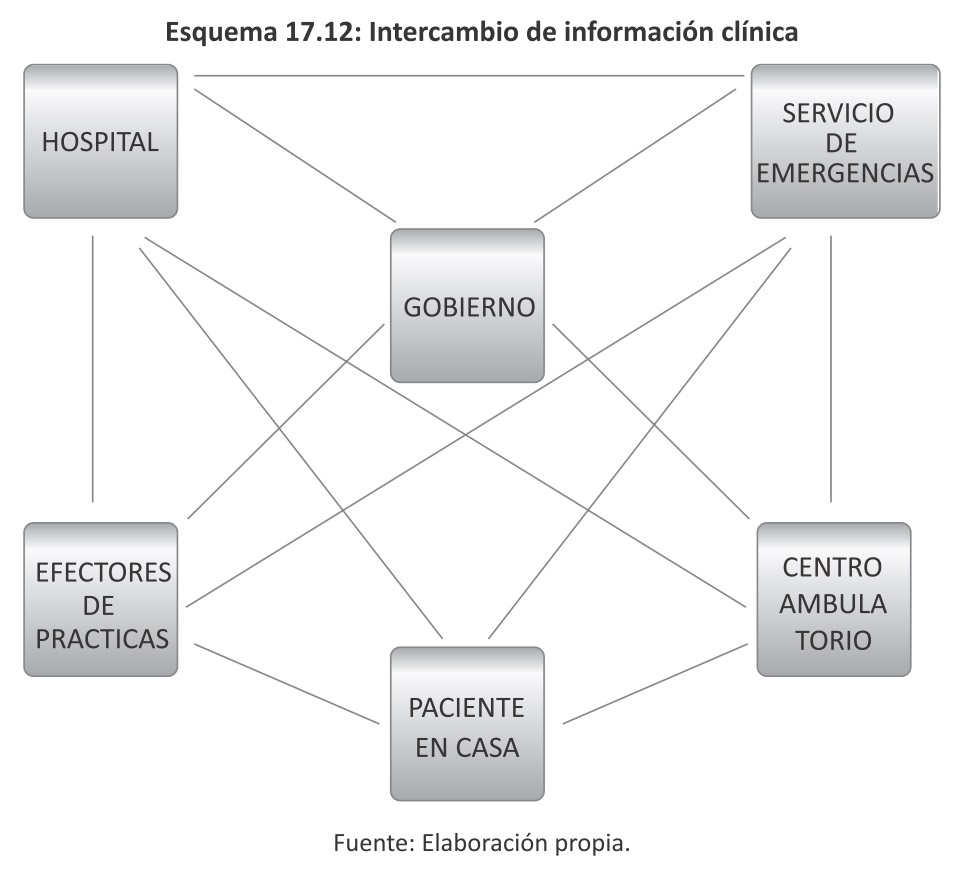
17.3.11 Salud Pública
En el ámbito de la salud pública se trata de contar con sistemas de información que permitan observar y analizar en tiempo real los fenómenos relacionados con la salud y sus determinantes. Ello, con el fin de obtener conocimiento y apoyo a la toma de decisiones para las actuaciones de preservación, mejora y control de las enfermedades, lesiones, discapacidades, muertes y sufrimiento físico y moral de las regiones.
Las TIC permiten que las HCE sean interoperables, como se mencionó en el apartado anterior, para alimentar con datos al sistema de salud público con lo que posibilita la evaluación del impacto que los servicios de salud tienen en la población; análisis epidemiológicos y estadísticos entre otros
Recuadro 17.1: Beneficios de las HCE
La HCE se está implementando rápidamente en estos últimos años especialmente en los países desarrollados. A menudo existe la preocupación acerca de si la inversión de tiempo, dinero y angustia dará sus frutos. Con el compromiso de liderazgo y la planificación y ejecución cuidadosa, las organizaciones de salud están informando cada vez más sobre los beneficios que ellos y sus pacientes están cosechando como un beneficio directo de la HCE.
Estos beneficios son por lo general reportan:
- mejora de los resultados financieros y la calidad de la atención;
- una mayor eficiencia en los procesos operativos;
- mayor seguridad y la reducción de errores paciente;
- e incluso mejora de la moral.
A continuación se analiza el grado de instauración de la HCE en los servicios prestadores y los beneficios recibidos de su implementación.
17.4 Niveles de HCE y grado de adopción de estas tecnologías
En Europa, los primeros proyectos se desarrollaron mayoritariamente en entornos locales, de modo que los siguientes pasos fueron la expansión de las soluciones implantadas y su evolución mediante la incorporación de nuevas funcionalidades. Con la consolidación a gran escala de estas soluciones y la creación de la Unión Europea, se ha pasado a una estrategia basada en la integración de los sistemas existentes para permitir el intercambio de información clínica de los ciudadanos y facilitar su atención en cualquiera de los países de la Unión Europea. En esta región, hay un alto grado de involucramiento del Estado en estos avances.
En América Latina, en cambio, la implicación del sector público es mucho menor. La mayoría de sus experiencias más significativas corresponde a proyectos de carácter universitario, con presupuestos precarios y de baja cobertura poblacional. No hay mediciones publicadas del nivel de adopción de las TIC para el sector público ni para el privado en esta región.
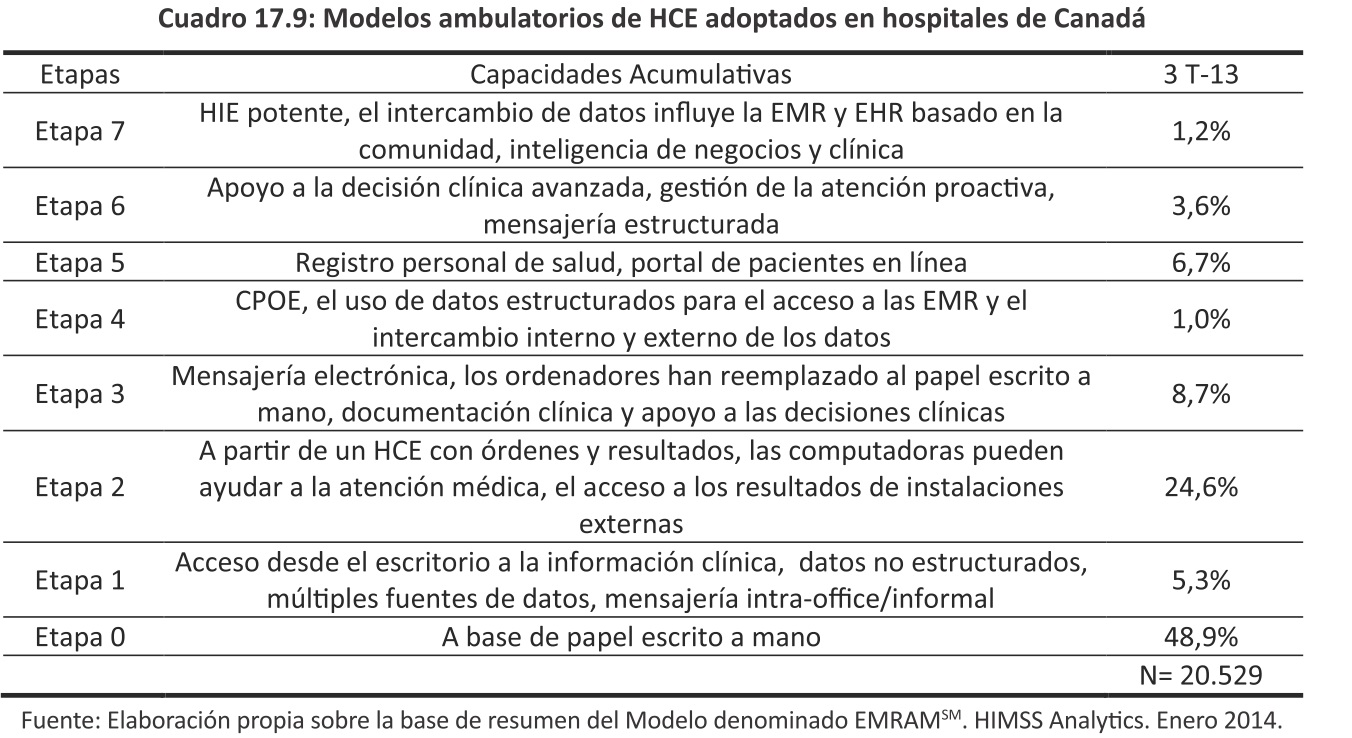
En Norteamérica, la HIMSS13 establece un modelo para medir el grado de adopción que los prestadores de salud tienen a los registros médicos electrónicos. Este modelo analiza más de 5.200 centros estadounidenses y 700 canadienses. Existe un modelo de evaluación para centros de atención ambulatoria y otro para centros hospitalarios.
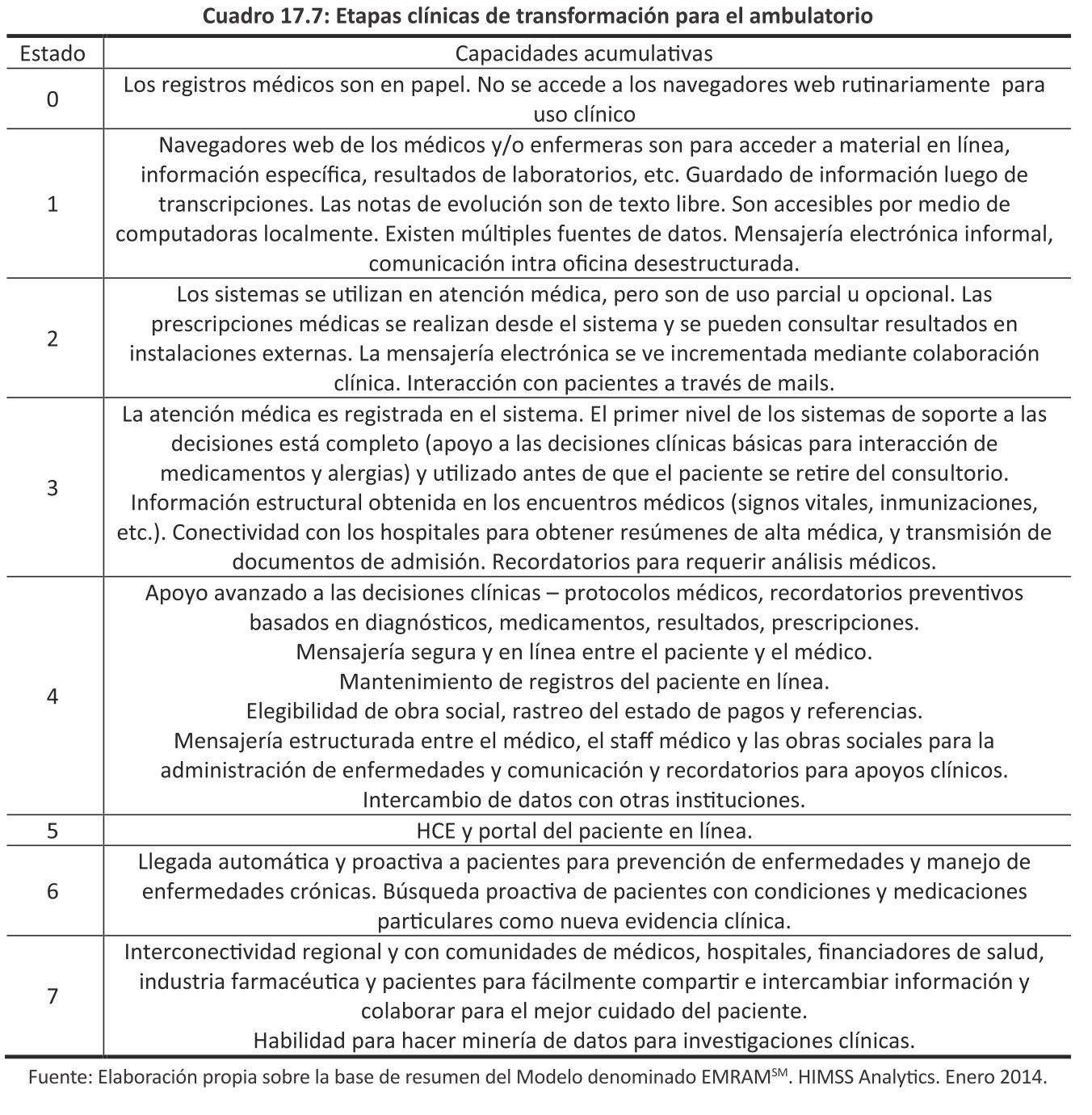
Debido a que en nuestra región se habla mucho de HCE denominando así a productos de software con capacidades muy distintas, se consideró conveniente describir este modelo de medición creado por la HIMSS Analytics para detallar las cualidades y funcionalidades de una HCE.
Este sistema de medición establece etapas o estados. Requiere que todas las capacidades definidas en un estado sean completadas y estén operativas antes de pasar el siguiente estado.
Los estados más bajos deben completarse antes de pasar al siguiente y las capacidades son acumulativas.
Las capacidades que deben estar operativas en cada estado y para cada modelo son las presentadas en el Cuadro 17.7:
13 Healthcare Information and Management Systems Society.

Este modelo de medición está ampliamente difundido en EEUU y Canadá y los resultados medidos de los niveles de incorporación de estos sistemas se exponen en los Cuadros 17.8, 17.9, y 17.10.


17.5 Valor de las TIC en salud
A medida que el sector de la salud se esfuerza por mejorar la salud y la asistencia sanitaria a través del uso óptimo de las TIC, la medición del impacto y el valor de la tecnología para los pacientes y los cuidadores se vuelve crítica.
La HIMSS, en base a un gran cúmulo de información relevada, ha elaborado el "Health IT Value Suite" (ver Esquema 17.13). Esta metodología crea un orden y un marco para cuantificar y analizar el impacto de las TIC en entornos de salud. Facilita la evaluación del éxito de las inversiones en tecnología de información con énfasis en examinar y mejorar el rendimiento a través de numerosos factores clínicos, comerciales y financieros.
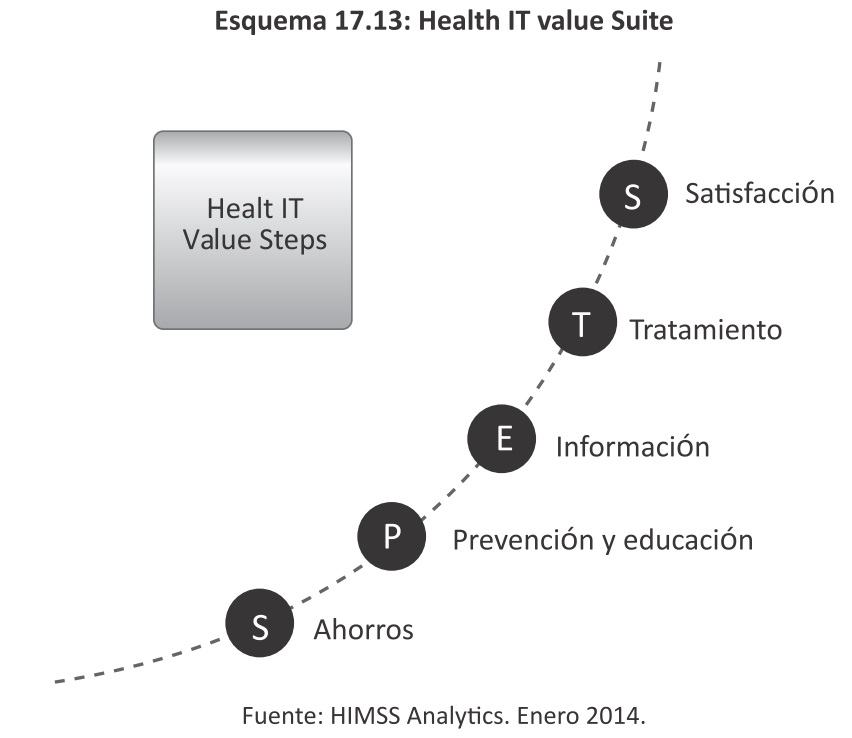
Esta metodología responde a preguntas como las que se exponen a continuación:
- En un consultorio médico, ¿cómo ha sido utilizada la tecnología de la información por los médicos para mejorar la atención al paciente?
-¿Cómo afecta la utilización de la tecnología de la información a la experiencia de un paciente en el cuidado de la salud?
-¿Cómo puede ayudar a hospitales, consultorios, clínicas y otros puntos de atención a reducir los costes y mantener o mejorar la calidad y seguridad de la atención al paciente?
HIMSS ha identificado formas para identificar el valor y los ha agrupado en cinco categorías, denominadas "Health IT Value STEPS. Estas categorías y subcategorías y los beneficios encontrados pueden describirse como se presentan en el Cuadro 17.10.

A mediados de julio de 2013, han sido evaluados con esta metodología más de 500 casos en EEUU obteniendo la medición del "valor demostrado", no "valor teórico o ni previsto". Estos primeros casos medidos muestran que en el 85% mejora la seguridad, la calidad de la atención y/o se obtienen eficiencias en los procedimientos. El 65% de los casos informaron aumento de los ahorros por eficiencias financieras u operativas.
A continuación se copia parte de los documentos publicados por la HIMSS en los que se analiza el valor agregado de las HIT en las organizaciones prestadoras de servicios de salud.
CASO 1: Texas Health Resources (THR)14
Presupuesto anual (año fiscal 2012): 3,7 mil millones de dólares15.

Resumen:
En 2004, Texas Health Resources tuvo la visión de implementar la Historia Clínica Electrónica (HCE). Seleccionaron un proveedor, y junto con los sistemas existentes de: Manejo del Paciente, Laboratorio, Radiología, Ciclo de Ingresos, y Digitalización de Documentos, se implementó una HCE integrada totalmente en trece hospitales entre 2006 y 2011.
En 2012, se construyó un nuevo hospital de servicio completo y se abrió con una HCE integrada completamente, y se recibió la designación de etapa siete de HIMSS dentro de sus primeros 90 días.
El compromiso de Texas Health Resources para la atención al paciente y el avance de la tecnología a través de la HCE se evidencian por el capital inicial invertido y la permanente inversión para implementar y mantener la HCE, así como el compromiso financiero con la sostenibilidad operativa.
Con una inversión inicial de capital de US$65 millones, más los gastos de explotación de US$162,54 millones en los primeros cinco años, Texas Health Resources ha visto un ROI medible de:
14 Mary Beth Mitchell, HIMSS 2013 Davies Enterprise Award Application, Core Case Study, clinical value [En línea]. Lugar: Texas Health Resources [Consulta: 21/02/2014]. Disponible en: <http://www.himss.org/Resource-Library/ValueSuite.aspx#/featured-org/23964/2671>
15 Fuente: http://www.texashealth.org/facts.
- US$5 millones en reducciones de personal y eficiencia.
- US$ 1,9 millones en reducción de papel.
- US$63,8 millones en incentivos gubernamentales por el uso de la 1ª etapa del Programa.
- US$23 millones utilidad clínica y costo evitado.
- US$17 millones de disminución de costos de eventos adversos por medicamentos y de errores de prescripción/administración.
Además, el desarrollo de una aplicación de Business Intelligence clínica proyecta un ROI16 de US$73 millones de dólares frente a una inversión de capital de US$7 millones de dólares, con US$1 millón por año en gastos por funcionamiento. Esto se basa en un rendimiento anual esperado de US$5-8 millones de dólares en mejores decisiones sobre materiales quirúrgicos, reducción de la variabilidad práctica, los procesos más eficientes, y más alta calidad de los datos a través de la capacidad de extraer los requisitos de datos complejos para el análisis avanzado.
El retorno de la inversión demuestra la sostenibilidad y el compromiso permanente para seguir avanzando en la HCE dentro de las principales iniciativas estratégicas. Además, reconocen que esto representa un ahorro de unos pocos indicadores clave, y que otras áreas proporcionan un valor adicional para que se pueda medir. Creen que el ROI excede la inversión total. Entre 2011 y 2013, continúan añadiendo más aplicaciones a la HCE, cada una requiriendo costo significativo y también brindando oportunidades para la creación de valor. Siguen monitoreando nuestro valor tanto en la HCE como en los rendimientos obtenidos.
La HCE, apoya los esfuerzos de calidad y seguridad de THR por:
- La reducción de los errores médicos provocados por la falta de información, tales como la disponibilidad de registro inadecuado o dependencia de las fuentes de datos no confiables como difícil lectura de la escritura a mano.
- Proporcionar alertas de medicamentos y otras formas de apoyo de decisiones.
- Poner a disposición información sobre el tratamiento oportuno y adecuado.
- Fomentar el intercambio de información en colaboración y prácticas comunes.
Utilidad clínica:
THR vio una reducción del 53% en los errores de medicación, mientras que los efectos adversos de la medicación (EAM) cayeron un 36%; THR acredita estos resultados a utilizar el sistema de medicación en "lazo cerrado"17 y el aumento de la adhesión de los médicos a la prescripción electrónica asistida por la HCE. La organización considera a su HCE como motor principal en su plan estratégico a 10 años, y la clave para ayudar a estandarizar una red de hospitales que habían sido adquiridos en el tiempo. El objetivo era la atención estandarizada, HCE para gestionar la calidad y la seguridad, y el aumento de la participación del médico en su utilización.
La mayor y mejor calidad de información permitió realizar análisis más detallados y, a su vez, la capacidad de superar los umbrales de calidad. Las puntuaciones de calidad subieron. Los problemas de seguridad y de riesgo se redujeron. El uso de la HCE para impulsar protocolos de extracción de la sonda, logró reducciones de de 2,95 días a 1,2 días. Incluso se redujeron las caídas. Todas estas mejorías tuvieron un beneficio medible en ahorros.
16 Return over invesment (Retorno sobre la inversión).
17 "Lazo cerrado" significa utilizar los subsistemas de la HCE que anteriormente se mencionaron como CPOE+eMAR.
CASO 2: Children's Medical Center Dallas (CMCD)18
Presupuesto anual: 1 mil millones de dólares19.

Resumen:
Children's Medical Center Dallas, ha hecho mejoras notables en diversas áreas, desde la introducción de su Historia Clínica Electrónica (HCE). Con metas organizacionales de: disminución de las variaciones en el cuidado, la mejora de los resultados y la calidad de la atención; este 2013 fue ganador del Premio Davies, y la HCE fue esencial para el apoyo a las decisiones clínicas.
Children's Medical Center Dallas opera dos centros hospitalarios con 595 camas, 54 clínicas de atención especializada y seis centros de atención primaria / hogares médicos pediátricos.
Utilidad clínica
En 2010, se decidió utilizar la HCE para mejorar el tratamiento clínico de la bronquiolitis y la neumonía VRS. Se desarrollaron conjuntos de órdenes intuitivas y SmartForms para ayudar a normalizar la atención a esta población. También se elaboraron materiales educativos y fueron puestos a disposición a través del portal web. Como resultado, la duración de la estancia mejoró de 2,4 días a 2 días. El uso de medicación broncodilatadora se redujo, superando la meta de 20%. Children's Medical Center Dallas ha identificado otras áreas de mejora y espera ver un mayor progreso en su tercer año.
Retorno de la Inversión
La implementación de la HCE fue vista como una iniciativa de mejora de rendimiento de las operaciones. Se desarrollaron indicadores clave de rendimiento, se creó un comité de supervisión y se comprometió a los interesados en toda la organización.
18 Christopher Menzies, Core case study: children`s clinical value [En línea]. Lugar: Children's Medical Center Dallas [Consulta: 21/02/2014]. Disponible en: <http://www.himss.org/ResourceLibrary/ValueSuite.aspx#/featu-red-org/25984/2735>
19 Fuente: http://www.dallasnews.com/business/columnists/robert-miller/20121223-childrens-medical-center-dallas-recruits-a-fundraiser-par-excellence.ece
Como resultado, las cuentas por cobrar cayeron de 55 a 32 días; registros médicos morosos se redujeron del 21% al 1%; la verificación de la cobertura del seguro mejoró de 75% a 96%. Children's Medical Center espera poder pagar el capital total y el gasto operativo para el año 2016.
El retorno financiero de la inversión ha superado significativamente las estimaciones originales.
Children's Medical Center realizó un ahorro de US$12,5 millones en la reducción de la dotación de personal a través de las eficiencias obtenidas a partir de la implantación de la HCE entre 2009-2013. El área de Servicios Financieros del Paciente aumentó la eficiencia de procesos de negocio con la automatización, reduciendo el personal en trece empleados a tiempo completo que resultó en unos US$500 mil de ahorro anual para la organización. La implementación de CPOE permite a la organización disminuir el número de coordinadores de las unidades de salud en el piso, creando un ahorro anual de costes laborales de US$600 mil.
La carga manual fue eliminada mediante la vinculación automática de la documentación, resultando en un ahorro de US$10,5 millones en terapia respiratoria, anestesia, cardiología, procedimientos de hospitalización y el servicio de urgencias.
CASO 3: UC Davis Health System (UCDHS)20
Presupuesto anual: aproximadamente 1 mil millones de dólares.21

UC Davis Health System (UCDHS) acredita la adopción de un sistema de registro electrónico de salud (HCE) como "uno de los eventos más transformadores" de su historia. La organización tuvo su HCE como componente esencial en su enfoque de lo que llama "movimiento de la aguja" en la dirección correcta.
20 Hien Nguyen, Allan Siefkin. UC Davis Health System Davies Enterprise Award Submission, Case Study - Clinical Value.[En línea]. Lugar: University of California Davis Health System. [Consulta: 21/02/2014]. Disponible en: <http://www.himss.org/ResourceLibrary/ValueSuite.aspx#/featured-org/24105/2687>
21 Fuente: http://www.ucdmc.ucdavis.edu/famcommed/residency/center2.html.
Utilidad clínica
Uno de los principales objetivos era reducir la tasa de sepsis22 en un 15%. Otros objetivos fueron reducciones de las infecciones de las vías urinarias asociadas a catéteres (IUAC), infección del torrente sanguíneo (CLBSI), la neumonía asociada a ventilación mecánica (NAVM), las sobredosis de narcóticos y los episodios de hipoglucemia. UCDHS ideó un proceso para implementar y optimizar la HCE que iban desde la creación de una estructura de gestión clínica para alinear las metas organizacionales y el empowerment de los médicos con la funcionalidad que necesitaban.
El resultado fue una disminución del 44% en CLBSI, las IUAC se redujeron en 8,6%, y las infecciones quirúrgicas se redujeron un 65,9%. La iniciativa de reducir la tasa de sepsis fue también un éxito, la mortalidad se redujo en un 25%, superando la meta del 15%. Las infecciones de catéteres implantables se redujo desde 5,34% hasta 0,6%.
Retorno de la Inversión
UCDHS ha ahorrado US$63 millones en dólares entre 2002 y 2013. Los ahorros atribuidos específicamente a la aplicación de la HCE incluyen la eliminación de un sistema de registros basados en papel, ahorro de US$4 millones en el espacio y los recursos necesarios para mantener el sistema. Costos de transcripción: ahorros de más de US$16 millones, los costos de películas han disminuido US$1 millón por año, el tiempo de búsqueda de imágenes radiológicas se redujo de 16 minutos a 2 minutos, equivalentes al trabajo de 20 profesionales/año (más de US$1 millón por año). La mejoría en la codificación se ha traducido en ingresos adicionales de Medicare.
Otros ahorros se refieren a una variedad de cosas que no se asocian directamente con tener una HCE. Por ejemplo, una inversión en un programa de la privacidad y la seguridad ha evitado violaciones a la privacidad, con un costo estimado de US$2,2 millones en promedio por incidente. Las demandas por negligencia se han reducido significativamente, y el uso del CPOE tendrá un efecto positivo sobre la seguridad de los pacientes mediante la reducción de los errores de medicación y los efectos adversos de la droga.
CASO 4: Mount Sinai Medical Center (MSMC ) 2012 - Nueva York, NY23
Fundado en 1852. Presupuesto anual 2011: 1,4 mil millones de dólares24.

22 Estado de infección generalizada, debido a la existencia en la sangre de bacterias patógenas y sustancias tóxicas producidas por ellas.
23 HIMSS. Mount Sinai Medical Center - Davies Enterprise/Organizational Award [En línea]. Lugar: Mount Sinai Medical Center. [Consulta: 21/02/2014]. Disponible en: <http://www.himss.org/ResourceLibrary/ContentTabsDetail.aspx?ItemNumber=26913>
24 Fuente: http://www.thirteen.org/metrofocus/2011/07/op-ed-the-impact-of-proposed-medicare-cuts-onnew-yorks-teaching-hospitals/
25 Fuente: www.mountsinai.org. Enero 2014.
ROI en las HIT
El Mount Sinai Medical Center (MSMC), con sede en Nueva York, es una institución de enseñanza médica internacionalmente reconocida, con calidad de atención al paciente, y centro de investigación. MSMC está en las etapas finales de la implementación de una historia clínica electrónica ambulatoria y hospitalaria (HCE). Desde el inicio de la puesta en práctica de la HCE ambulatoria en 2006, MSMC ha documentado una gran cantidad de retornos de inversión (ROI) duros y blandos. Más importante aún, los beneficios a largo plazo de esta nueva "columna vertebral de nuestra atención" (según lo caracterizado por el CEO de, Kenneth Davis, MD) son aún mayores. La nueva HCE permite nuevos modelos de reembolso, mejoras en la seguridad y la calidad, y aceleró la investigación y la innovación.
La medición del ROI en la HCE no era un factor clave en el inicio de la implementación de la HCE.
Esto fue en parte debido a que el presupuesto fue aprobado de forma incremental en cantidades relativamente pequeñas, y porque la HCE fue vista como la infraestructura esencial, no un generador de ingresos. Cuando el presupuesto superó la marca de los US$100 millones, el directorio pensó que sería prudente tener una revisión retrospectiva del valor derivado de la inversión. De hecho, la medición del ROI duro y blando resultó ser sustancial. El análisis del ROI se realizó de forma retrospectiva en cinco años que crearon retos en cuanto a la exactitud de los datos pre HCE.
El ROI duro hasta la fecha ha superado los US$20 millones con más de US$17 millones provenientes en las reducciones en los costos de transcripción, los ahorros en los suministros y gastos de gestión de los registros médicos de papel.
El ROI blando se derivó de una mezcla de temas de eficiencias logrados en pacientes internados y ambulatorios y actividades analizadas entre 2007 y 2011. Incluido en el ROI blando están consideradas: a) la recaudación mensual promedio aumentó en 27 millones dólares al mes desde 2007 hasta 2011; b) aumentó el volumen ambulatorio de visitas en más de 390.000 anuales, y c) las tarifas medias del Departamento de Emergencia (DE) se incrementaron en más de US$2 millones de dólares entre 2009 y 2011, cuando se esperaba en realidad que la facturación caiga debido a la emigración de un mejor sistema de DE.
Los incentivos del éxito de la etapa uno representaron US$8 millones con un adicional de US$24,4 millones disponibles para las etapas 2 y 3. El programa ambulatorio y de hospitalización tiene un presupuesto de US$127,5 millones entre los años de 2007 a 2013.
Para identificar los ahorros duros cuantificables, el enfoque de MSMC se centró en los elementos de mayor impacto que incluían: a) la suspensión de las plataformas tecnológicas de información heredadas, b) la disminución de suministros de papel y la gestión de documentos, c) la reducción de personal de gestión de la información de salud, y d) reducción de los costos de transcripción. Un resumen de estos ahorros se muestra en la Cuadro 17.11. El ROI duro utilizando sólo estas métricas de alto nivel ha superado los US$20 millones a la fecha.
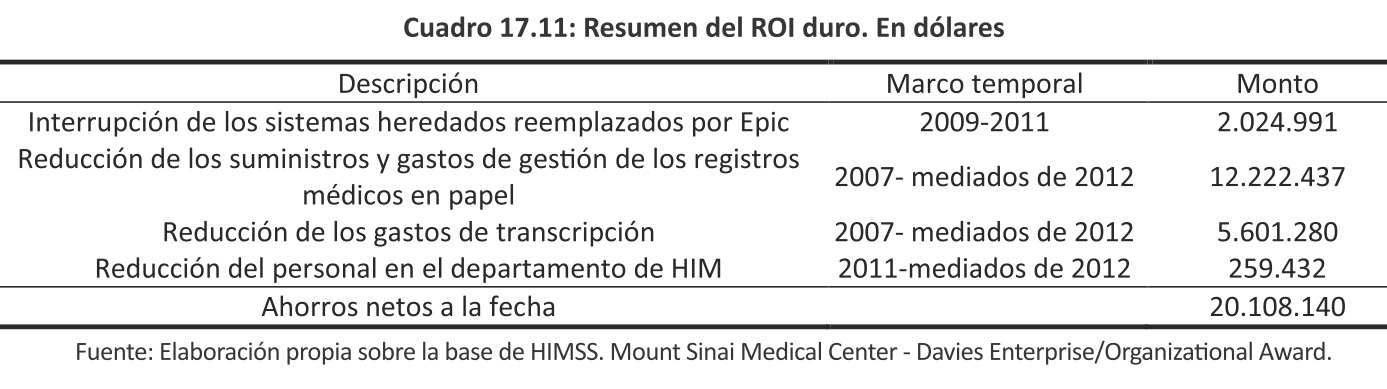
El ROI blando se debió predominantemente en conjunción con la aplicación Epic en nivel ambulatorio (aunque se incluyeron algunos indicadores hospitalarios). Mientras que el ROI blando (Cuadro 17.12) no puede atribuirse únicamente a la aplicación de Epic EHR, los datos son consistentes con los resultados de otras organizaciones que demuestran mejoras en la captura de carga, calidad de documentación, calidad de codificación, de reembolso para pacientes ambulatorios y reducción de débitos.
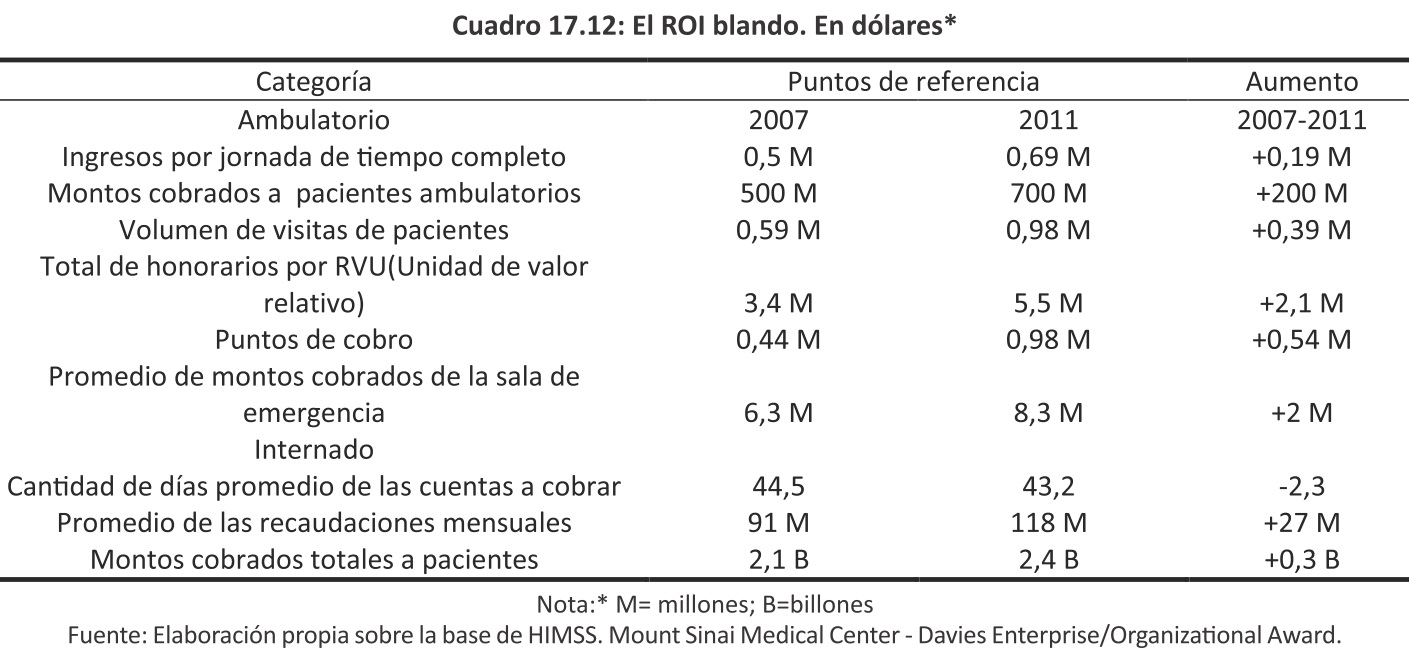
El ROI blando también puede encontrarse en la mejora de la seguridad, calidad y eficiencia métrica desde la implementación de la HCE.
Desde el principio, la capacidad de la HCE para apoyar el programa de investigación e innovación de MSMC era una parte clave de los criterios de selección de HCE. Era importante que la HCE no sólo diera a los investigadores acceso a una rica base de datos longitudinales de datos clínicos, sino también tener un historial de apoyo a las necesidades de los proyectos financiados externamente. Más importante aún, Epic permitió a los investigadores e informáticos utilizar las herramientas de desarrollo de Epic para construir y probar intervenciones clínicas innovadoras.
Esto permitió que las innovaciones no sólo estén presentes en MSMC, sino también que sean fácilmente replicables en todas las instituciones de Epic.
Consideraciones financieras
El ROI duro hasta la fecha ha superado los US$20 millones. El ROI blando se calcula en muchos millones de dólares. El uso significativo de incentivos traerá 32,4 millones de dólares a MSMC. El presupuesto total de la ejecución fue 127,5 millones de dólares.
17.6 Consideraciones finales
Las TIC son un elemento fundamental para abordar los grandes retos a que se enfrentan en la actualidad los sistemas de salud como la cronicidad, la mejora de la eficiencia y la sostenibilidad. La innovación hoy pareciera liderada por los proveedores de tecnología. Es cierto que en nuestra región, para lograr la eficiencia y sostenibilidad del sistema sanitario es necesario que aumente la participación de los efectores de los servicios y los financiadores del sistema en la incorporación de las TIC y el camino de innovación. ¿Y los usuarios? La complejidad del servicio de salud, en la que lo institucional y lo ideológico juegan un papel determinante y en la que las asimetrías de información y la relación entre profesional y paciente introduce un componente singular de complejidad en el uso de las TIC y el proceso de innovación. El desarrollo de las TIC basadas en la digitalización de las personas y la convergencia de la información de salud, genómica, imagen y sensores inalámbricos abren oportunidades para modificar este tipo de relación en la medida que modifican el acceso y uso potencial de la información, posibilitando el "empowerment" de los pacientes y su intervención activa en el proceso asistencial del que son input y output esencial26.
26 Monteagudo Peña, J.L. (2013). Innovación y Nuevos Horizontes en TIC para la Salud. Sociedad Española de Informática y Salud: Nº 101.